pour mieux partager
la charge contraceptive
comprendre la contraception masculine
Vous trouverez sur cette page toutes les informations qui concernent la contraception masculine.
Vous avez encore des questions ? Un expert vous répond !
Libre, gratuit, aucune information demandée pour vous connecter !
Vous pouvez vous à la spermanence connecter quand vous le souhaitez entre 11h et 12h30 tous les samedis pour poser vos questions, donner votre ressenti ou simplement parler contraception avec le concepteur de l’anneau.
Les méthodes de contraception masculine
Les méthodes que vous pouvez utiliser aujourd'hui :
Les méthodes de demain :
L'équité contraceptive,
un sujet tabou.
En France, la contraception des couples repose actuellement uniquement sur les femmes dans 2/3 des cas (Le Guen et al 2017). Certaines femmes supportent mal leurs moyens de contraception, d’autres évoquent la charge mentale liée au non-choix de la contraception pour les femmes. Il est temps que ça change !
En 2022, il n’est toujours pas possible aux garçons de se saisir officiellement de la méthode contraception masculine thermique par remontée testiculaire pourtant naturelle, sûre, efficace et réversible. Pourtant, au niveau international comme en France, les hommes seraient majoritairement prêts à utiliser une méthode de contraception dite masculine (Heinemann et al. 2005).
Des méthodes existent, elles sont fiables, mais leur diffusion est limitée, principalement pour deux raisons :
- Défaut de connaissance de la population générale,
- Manque de formation de la population médicale impliquée dans la prescription contraceptive (Mieusset et al. 2022 – Travers et Wanda 2022).
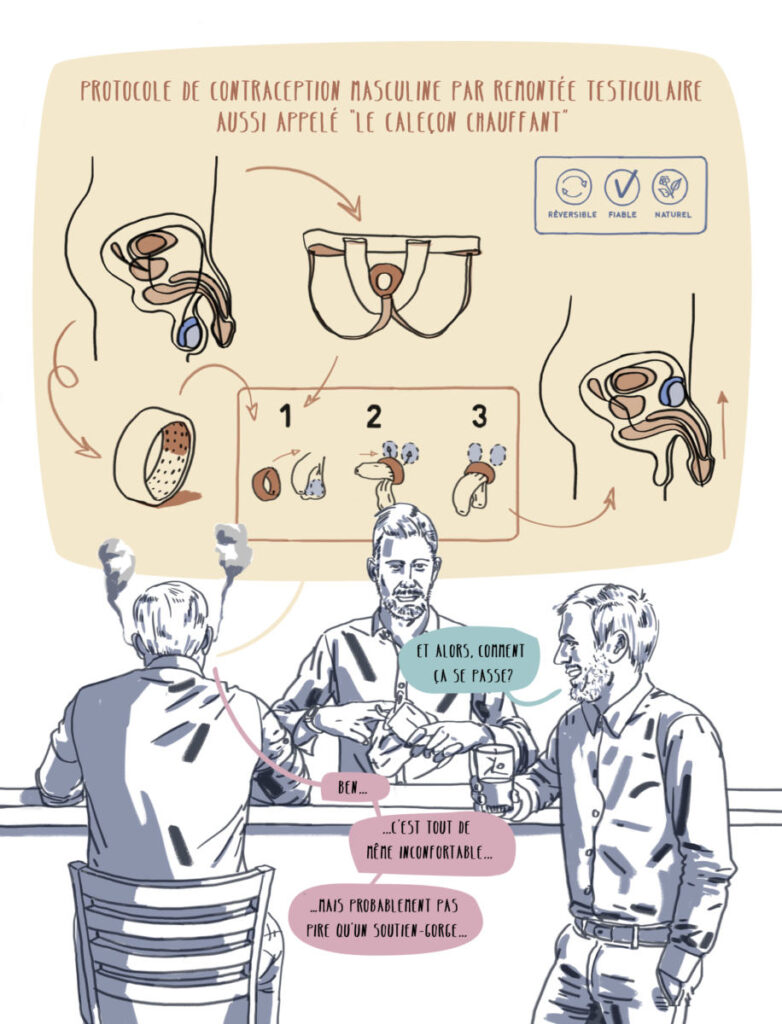
La contraception masculine thermique.
Depuis les années 90, la méthode thermique existe.
Elle est basée sur la dépendance de la spermatogenèse à la température. Il est cliniquement démontré que la méthode de contraception thermique répond aux critères des méthodes contraceptives officielles : efficacité, réversibilité, absence d’effet secondaire et acceptabilité. Les critères environnementaux, sociaux et économiques sont aussi importants dans le choix des modalités contraceptives
La contraception masculine thermique est l’une des alternatives accessible, pour que les garçons puissent assumer leur part de responsabilité contraceptive dans le partage et la mutualisation. Cette approche permet d’aborder enfin ces questions relatives à la sexualité, à la paternité et à la fertilité.
Etat des lieux
En 2023, il n’est toujours pas possible de se saisir officiellement de la méthode contraception thermique pourtant sûre, efficace et réversible.
1979
Création de l’ARDECOM (association pour la recherche et le développement de la contraception masculine)
Un groupe de libertaires crée l’ARDECOM, qui réunit, durant une petite dizaine d’années, environ 200 adhérents dans ses groupes de paroles d’hommes.
A la même époque en Allemagne se monte le collectif Zuricher Hodenbader. Il explora les même méthodes de contraception dont l’une avec une chaise chauffante :

@dermuger.blogspot 1980 collectif Züricher Hodenbader
1985
le Dr Roger Mieusset met évidence la possibilité de contraception par remontée testiculaire
Dans le cadre des expérimentations faites en lien avec l’ARDECOM, le Dr Roger Mieusset met en évidence lors d’une étude l’incidence de la remontée testiculaire sur la fertilité masculine.
Une dizaine d’essais sont réalisés, mais la crise sida et d’autres facteurs mettent un terme au mouvement et à la recherche.
Avec la vague de SIDA et d’autres facteurs ARDECOM et le collectif Zuricher Hodenbader disparaissent.
2012 – Sortie du livre “Contraception masculine” par deux médecins pour inciter le corps médical à pratiquer les méthodes et les proposer à leurs patient.e.s.
2015 – Ardecom se reforme, quelques acteurs comme thomas boulou, spermapause apparaissent :


2017 – Maxime Labrit invente l’Andro-Switch et le site thoreme pour garantir à touxtes une information exhaustive et un dispositif adapté à la pratique. Des dizaines de milliers d’usagers se mettent à la contraception par remontée testiculaire en quelques années.
2021 Décembre – Les autorités suspendent la vente et la distribution d’Andro-switch le temps qu’il accède à la réglementation européenne. Elles reconnaissent dans le même temps l’existence de ces pratiques et leur intérêt en terme de santé publique.
2022 Janvier
L’artiste LSF soutient le libre accès à la contraception
Pour afficher son soutien à la cause, LSF imagine des objets déco, les TALISMANS REVERSIBLES.
2022 Avril
Création de la coopérative Entrelac.coop :
Grâce au mécénat de thoreme, le capital minimal est injecté et grâce à son réseau d’acteurs et de compétences, des centaines de sociétaires adhèrent et une petite équipe structure la coopérative.
2022 Mai
Action directe par le mouvement Slowco pour alerter durant le congrès de l’ICMC. Grâce à cela, le Male Contraceptive Initiative (MCI) présent, prend contact avec Entrelac et leur permettra de remporter l’award l’année suivante.
Pétition : Pour l’équité contraceptive, maintenant ! Lancée par le média activiste Slowcontraception , plus de 20.000 signataires, LA SIGNER ICI
Libération lance sa pétition et recueille 30.000 signataires.
2023 Mars
Entrelac remporte l’award 2023 du Male Contraceptive Initiative MCI pour financer les tests précliniques de l’andro-switch.
2023 Juin
Entrelac remporte le premier prix avec son guide pratique pour la contraception masculine thermique et Thoreme le second prix pour le DIY Andro-swatch de recherche appliquée en design du prix international de l’Innovation de la Chaire Unesco de Santé Sexuelle et Reproductive.

2023 Septembre
Internationalisation de la recherche. Un essai se termine depuis le CHU de St Pierre à Bruxelles sur une centaine de volontaires. Un autre commence depuis les HUG de Genève sur 35 volontaires.

2023 Octobre
Pose du module artisanal low tech de micro industrie Thoreme pour la fabrication des futurs Andro-switch certifiés.
2024 Printemps
Tests précliniques de l’Andro-switch réalisés : Biocompatibilité – tests de vieillissement – caractérisation mécanique. Les résultats sont excellents pour continuer le parcours réglementaire.
2024 Hiver
De nombreuses publications dans de la littérature scientifique internationale sont produites.
2025
Thoreme continue sa levée de fonds et design les essais cliniques à venir.
2027
Lancement de l’essai de sécurité monocentrique puis de celui d’efficacité multicentrique sur l’andro-switch.
2029
Dépôt du dossier de certification à l’organisme certificateur pour obtention du CE dans l’année.
2030
Vente officielle de l’andro-switch comme premier dispositif médical de contraception masculine en Europe.
2032
Remboursement par l’assurance maladie et des mutuelles en France de l’andro-switch.
L'anneau Andro-Switch
Le dispositif le plus léger pour la contraception masculine n’est plus disponible à la vente le temps d’obtenir la certification CE.
Soutenez le projet en découvrant les talismans réversibles de l’artiste LSF !
Le bracelet Andro-Swatch
Entièrement open source et sous licence Creative Commons, l’outil réglable à faire soi-même, le projet abouti de recherche appliquée en design.
Le spermapause ou "boxer chauffant"
Alternative en cas d’impossibilité de remontée testiculaire, ce boxer équipé d’une résistance permet de réchauffer les testicules localement.
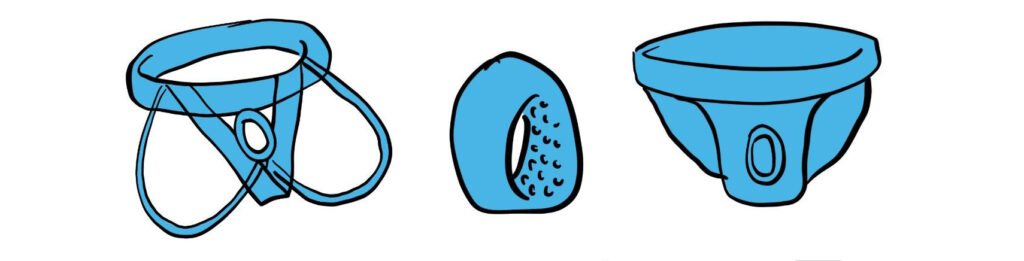
Les jockstraps testiculaires DIY
Variante du slip contraceptif, le jockstrap est confortable et facile à confectionner soi-même ou à commander.
Le Boxer 37°, variante du slip "Mieusset"
Breveté en 2025, ce caleçon est à la fois un sous vêtement et un dispositif de remontée testiculaire en cours d’homologation en Europe.
Parcours de contraception
En résumé :
Check list :
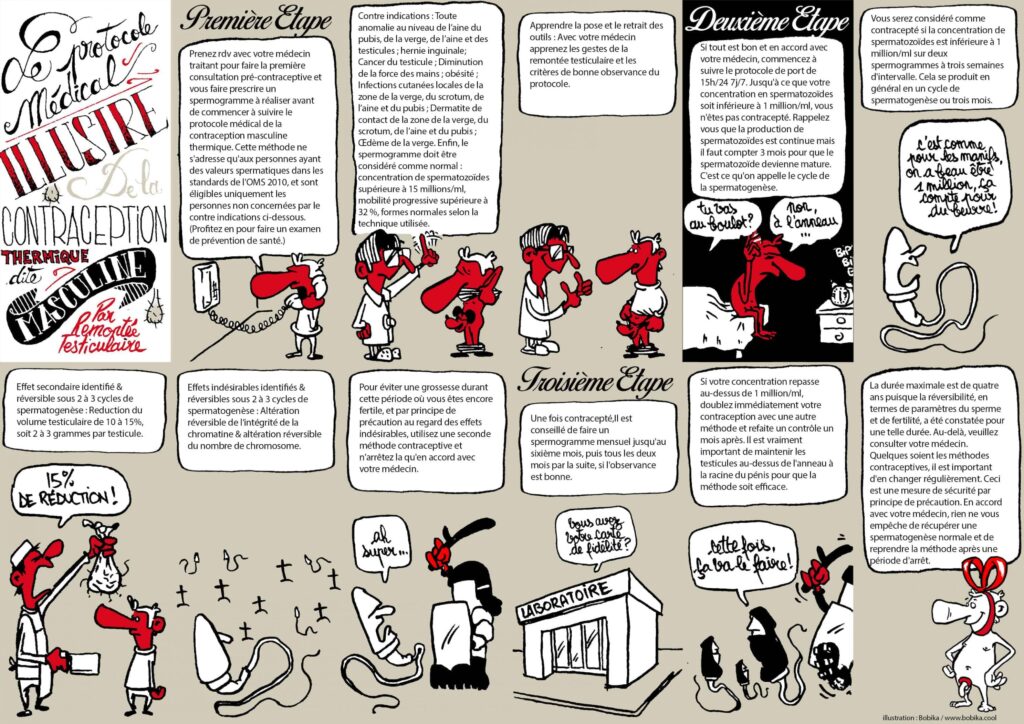
- Prenez rdv avec votre médecin traitant pour la consultation : L’entretien se déroule en 3 temps (recueil de données – palpation des testicules – prescription ordonnance pour le spermogramme). Pour vous aider, ce site est aussi fait pour les professionnels (protocoles – guide pratique – feuille de consentement). S’il refuse, c’est son droit, faites valoir la médecine de la réduction des risques, et demandez à être orienté vers un professionnel apte à vous suivre. Si ce n’est pas le cas, contacter le planning familial pour être accompagné.
- Contacter le laboratoire proche de chez vous. Une cartographie est disponible dans le pied de page. Programmez vos rdv pour les spermogrammes tous les trois mois aussi loin que le permet leur planning.
- Choisissez le suspensoir que vous souhaitez porter. Testez le pour être sûr d’avoir compris les gestes de la remontée et que le modèle est adapté. Testez le sur quelques activités de la vie quotidienne. Ne le portez pas régulièrement avant le premier spermogramme.
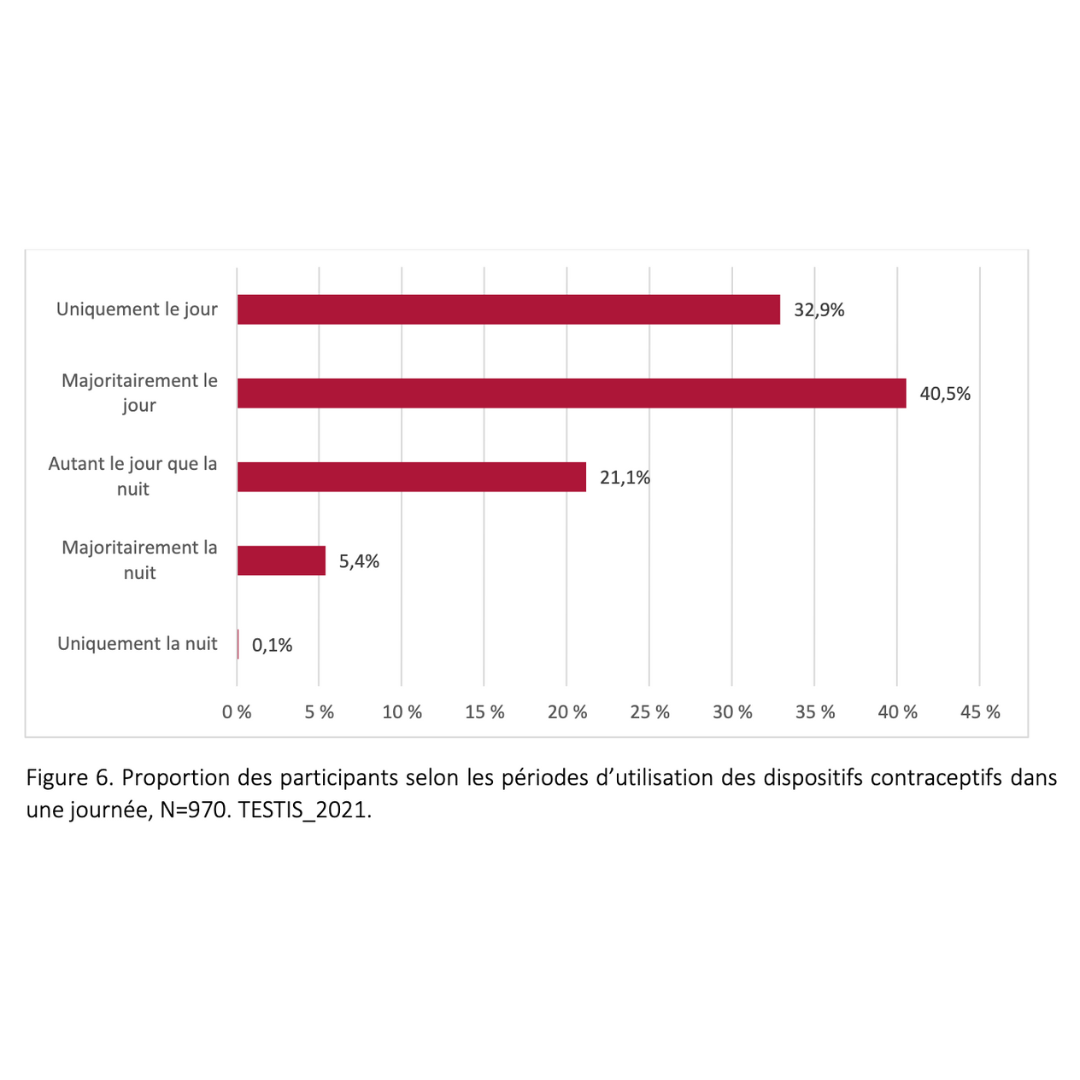
- Planifiez la manière dont vous allez organiser vos 15h de moyenne par jour. Imaginez votre journée comme un bloc de 24h. Le temps de port doit être compris entre 14h et 16h sur 24h. Le jour, la nuit, en fractionné, en continu, peu importe. L’ important est que vous trouviez vos rituels qui vous correspondent à vous. Certes il n’y a qu’un protocole de port validé, mais cela ne veut pas dire que d’autres ne sont pas possibles mais simplement qu’il serait trop onéreux de tester toutes les possibilités.
- Les personnes à testicules sont actuellement sous médicalisées et les personnes à ovaires sur-médicalisées dans le domaine de la santé sexuelle et reproductive. Servez vous de ce suivi médical soft pour faire des dépistages, demander un check up complet de santé. Cela vous permettra de faire un peu de dépistage.
- Les spermogrammes sont remboursés par la sécurité sociale en France. Vous pouvez aussi le faire sans ordonnance pour une trentaine d’euros en France. A ce jour, il n’existe pas d’auto-test répondant au suivi de la thermique. Vous trouverez dans les ressources un lien vers le sperm@home. Réalisé avec des médecins, il vous permet de vous fabriquer vous-même votre propre laboratoire pour faire votre suivi en autonomie. Cela ne remplace pas le suivi fait en laboratoire.
- A ce jour, aucun dispositif de remontée testiculaire ne bénéficie du marquage CE. Cela ne veut pas dire que ce n’est pas efficace ou sécurisé. Cela signifie simplement que le désintérêt à développer et proposer à tous des méthodes pour les garçons et ce, depuis 40 ans. Les démarches sont en cours avec Andro-switch qui est accompagné par Entrelac, et sera le premier dispositif officiellement reconnu et disponible d’ici 2028. En attendant, il appartient à chacun de prendre ses responsabilités et de s’engager dans la pratique pour continuer à justifier de l’intérêt collectif à vouloir plus de méthodes pour les personnes à testicules.
- La méthode thermique repose sur ce qu’aucune méthode n’a. A savoir 40 ans de pratique, des dizaines de milliers d’usagers, et des dizaines de thèses de médecines et d’essais cliniques tous plus rassurants et prometteurs les uns que les autres.
- Rappelez vous que vous êtes libre de faire ce que vous voulez de votre corps, c’est l’une des dernières libertés réelles, et l’accès à la contraception et à une santé sexuelle et reproductive est un droit fondamental !
Aides :
Votre médecin traitant
Le Planning Familial – CeGIDD – CPEF
L’ équipe de thoreme
La spermanence tous les samedis matins
Les comités d’usagers
Les réseaux sociaux
- Si vous êtes éligible à la méthode, vous pouvez commencer.
- Durant un bonne semaine, portez votre dispositif progressivement, pour atteindre les 15h par jour. Si une gêne apparaît enlevez votre dispositif, et remettez le un peu plus tard. Massez vous le pubis pour détendre la poche pubienne, crémez vous avec du liniment oléo-calcaire entre deux ports. Allez y doucement, il faut parfois un peu de temps pour s’habituer à ce nouveau rituel.
- Puis commencez vos 15h tous les jours. Jusqu’à ce que vous fassiez un spermogramme de contrôle dans 3 mois, vous n’êtes pas contracepté. Donc utilisez une autre méthode en parallèle.
- Affiner votre rituel, durant le lancement jusqu’à ce que cela devienne une habitude comme de porter une paire de lunettes.
- Ce n’est pas grave si vous portez votre dispositif plus de 15h par jour, et que vous l’avez oublié. Il vaut mieux trop le porter que pas assez.
Besoin d’aller plus vite ?
Vous pouvez programmer un spermogramme à deux mois. Il y a des chances que vous soyez déjà contracepté. Pour cela augmentez le nombre des éjaculations à une tous les deux jours, comme il est conseillé en post vasectomie.
- Vous pouvez porter le dispositif le jour, la nuit, en continu ou en fractionné, peu importe. L’important est que vous trouviez les rituels qui vous conviennent à vous.
- Sur la phase de décollage, tentez de porter le dispositif 15h qui est la médiane entre 14h et 16h. Ni plus ni moins, cela va permettre de déterminer votre thermosensibilité sur deux à trois mois.
- Vous pouvez hybrider les outils. Par exemple le matin l’anneau, l’après midi le jock strap. L’important est d’avoir 15h testicules remontés.
Aides :
Votre médecin traitant
Le Planning Familial – CeGIDD – CPEF
L’ équipe de thoreme
La spermanence tous les samedis matins
Les comités d’usagers
L’ensemble de la communauté de l’anneau
Le seuil contraceptif :
Il est défini depuis 2007 par une concentration toutes mobilités confondues de moins de 1 million-ml. En dessous, vous êtes considéré comme contracepté.
Seuil contraceptif non atteint :
- Si vous n’avez pas atteint le seuil, vérifiez que votre outil est adapté, augmentez un peu le temps d’exposition, faîtes un point avec l’équipe ou un professionnel de santé pour ajuster votre pratique. Nous ne sommes pas tous thermo-sensibles de la même manière pour certains 15h suffisent pour d’autres 17h seront nécessaires. Programmez un spermogramme dans 30 jours une fois les réajustements opérés, et continuez à utiliser une autre méthode de contraception.
- Vous pouvez jouer sur le choix de l’outil, le temps de port, la répartition sur les 24h.
- C’est très rare à ce jour, mais il arrive que pour certains, cette méthode ne fonctionne pas. La chaleur du corps ne suffit pas, une gêne récurrente ne cesse pas etc. Dans ce cas, tournez vous vers une autre méthode et contactez l’équipe de thoreme.
- Sur confirmation du spermogramme que vous êtes en dessous du seuil contraceptif de 1 million-ml de spermatozoïdes, vous pouvez si vous et votre partenaire le souhaitez n’utiliser plus que cette méthode.
- Continuez à porter votre dispositif comme d’habitude.
- Faîtes un spermogramme de contrôle tous les 3 mois.
- Gardez vous un “spermogramme jocker” pour le jour où vous aurez des doutes. Il arrive parfois que même avec une pratique rigoureuse, on est un doute quant à l’efficacité. Gardez vous la possibilité de vérifier à tout moment si vous êtes bien en dessous de 1 million-ml.
- 4 années consécutives maximum: Simplement parce nous n’avons pas d’essai scientifique de plus de 4 années consécutives. Cela ne veut pas dire que cela ne fonctionne pas après ou que cela soit risqué. C’est simplement que scientifiquement nous n’en savons rien.
Protocoles si vous oubliez de porter votre anneau :
Il est recommandé de ne pas oublier de porter son dispositif. L’exposition à la chaleur du corps doit être quotidienne. Mais l’erreur étant humaine voici quelques recommandations non officielles mais issues de la pratique de plusieurs milliers d’usagers sur 5 ans.
– 1 jour entier de non port par mois : Acceptable et prévenez votre partenaire.
– 2 jours entiers consécutifs ou non par mois : Prévenez votre partenaire, programmez un spermogramme dans 30 jours et mettez en place une seconde méthode de contraception jusqu’à la réception du résultat. Si vous êtes en dessous de 1 million-ml vous pouvez à nouveau n’utiliser que l’anneau comme méthode de contraception, si vous êtes au-dessus de un million-ml, continuez à doubler votre contraception et programmez un spermogramme dans un mois.
– 3 jours ou plus, consécutifs ou non, par mois, considérez que vous recommencez le protocole à zéro. Programmez un spermogramme dans deux à trois mois et utilisez un seconde méthode de contraception jusqu’à ce que votre concentration redescende en dessous du seuil contraceptif.
Post it :
- 4 années consécutives, puis faîtes un pause de 3 à 6 mois et recommencez si vous le souhaitez. Prenez le temps de vous poser des questions à ce moment là, est ce une méthode toujours adaptée à moi, qu’en est il de mon désir de parentalité, que veut ma partenaire ? Quelques soient les méthodes, varier et changer régulièrement est un gage d’efficacité et de réduction des risques sur le long terme.
- Il est possible si vous le souhaitez d’arrêter la production de spermatozoïdes. Pour ce faire, portez votre dispositif une à deux heures de plus chaque jour pour passer en dessous du seuil contraceptif de la vasectomie qui est de 100.000 spermatozoïdes tous immobiles.
- Vous pouvez hybrider les outils, du jock strap, à l’andro-switch etc, les outils sont complémentaires. L’ important est l’exposition quotidienne et optimale des testicules à la température du corps.
- Si vous oubliez de vous remonter les testicules plus de une journée, utilisez une autre méthode pendant 30 jours et programmer un spermogramme à la fin des 30 jours.
- Si une grossesse non programmée survient : La méthode a beaucoup d’avantages et aussi ses risques. La chaleur agit à différents niveaux de la spermatogenèse qui nous intéressent, mais il y en a un qui ne nous intéresse pas. C’est l’altération du capitale génétique réversible bien sûr à l’arrêt. Ces altérations sont similaires et communes à des thérapeutiques comme la chimiothérapie ou encore le traitement pour l’acné. Voici ce que préconise un médecin embryologiste, membre du Centre de Référence sur les Agents Tératogènes (Crat) et de l’Académie Nationale de Médecine pour envisager ce risque de manière proportionnée :
“À la lecture des éléments décrits sur l’ADN spermatique dans le cadre d’une hyperthermie testiculaire, le risque éventuel en cas de fécondation avec un gamète aneuploïde est celui de retrouver cette aneuploïdie chez le produit de conception. Ceci toutefois est un risque très théorique dans la mesure où les possibilités de développement des œufs porteurs de malségrégations chromosomiques sont très limitées. Ceci n’a pas été décrit par exemple dans d’autres situations où des aneuploïdies sont possibles dans les spermatozoïdes (chimiothérapie paternelle). A priori dans ce contexte, si une fécondation a lieu au décours de la période où les remaniements chromosomiques spermatiques sont les plus marqués, il n’y a pas lieu de proposer une interruption de grossesse car les risques sont très limités. Il faut juste envisager un diagnostic prénatal destiné précisément à détecter les anomalies chromosomiques de nombre (dosages de marqueurs sanguins couplés à une échographie précoce à 12 SA), voire un DPNI si le résultat est positif ou douteux.”
Aides :
Votre médecin traitant
Le Planning Familial – CeGIDD – CPEF
L’ équipe de thoreme
La spermanence tous les samedis matins
Les comités d’usagers
L’ensemble de la communauté de l’anneau
Quelque soit la raison de votre arrêt, n’envisagez pas une grossesse de suite.
- Comme expliqué plus haut, le risque dû à l’effet tératogène de la méthode n’est pas nul, mais à prendre en compte.
- Utilisez une méthode de contraception efficace à l’arrêt et ce pendant quelques mois.
- Donc laissez votre corps évacuer les spermatozoïdes altérés. Cela prend en général 3 mois, et maximum 6 mois. Partez du principe que lorsque votre spermogramme revient dans les standards de l’OMS, vous pouvez considérer que les spermatozoïdes de mauvaise qualité sont évacués.
- Une fois votre spermogramme d’arrêt fait et revenu à la normal vous pouvez envisager un projet bébé.
Des données rassurantes sur la relation chaleur et cancer des testicules :
Le groupe des médecins sociétaires de la coopérative Entrelac.coop, vont publier prochainement les conclusions de leurs recherches à ce sujet :
2022 – Existe-t-il des preuves d’un lien entre l’exposition des testicules pubertaires à des températures supra-scrotales équivalentes à la chaleur corporelle et le risque de cancer testiculaire? Une revue narrative.
“Les études sur la pathogenèse du cancer des testicules n’identifient pas l’exposition à la chaleur comme facteur de risque. Les études prospectives observant l’effet de la chaleur testiculaire ne montrent pas d’augmentation du cancer des testicules.”
Aides :
Votre médecin traitant
Le Planning Familial – CeGIDD – CPEF
L’ équipe de thoreme
La spermanence tous les samedis matins
Les comités d’usagers
L’ensemble de la communauté de l’anneau
associations et relais terrain
Le Planning Familial, des associations et des collectifs mettent à disposition du public différents outils pour s’informer sur la contraception masculine : partage d’expérience, groupes de parole, consultations collectives, ateliers de confection, mise en relation.
L’Association ENSC vise à faciliter la création de comités d’usager.es partout en Europe, et à former les professionel.les.
Embarquez avec nous pour le Mind Your Sperm Tour !
Une aventure unique en son genre qui vogue sur les canaux et les fleuves d’Europe pour promouvoir le partage de la contraception.
Mouvement soutenu par :
Pour les médecins
Pourquoi accompagner ?
Réduction des risques
Le médecin ne prescrit pas l’anneau ou les autres dispositifs.
Il se doit d’informer sur toutes les méthodes existantes dont celles en cours de développement.
Si le choix librement consenti de la personne est de pratiquer cette méthode il doit l’informer du fait qu’elle n’est pas encore reconnue et qu’on ne peut garantir une sécurité et une performance équivalente à une méthode certifiée.
La clause de conscience lui permet de refuser de suivre un patient mais l’oblige à l’orienter vers un confrère.
La consultation pré-contraceptive et la prescription des spermogrammes font parties de son rôle propre.
En cours de certification
L’anneau Andro-switch est en cours de certification. L’essai de sécurité commence en 2027 pour une certification en 2030.
Après 40 années d’impasse face aux firmes pharmaceutiques ne souhaitant aucunement développer ces méthodes, Entrelac.coop mène à bien les démarches réglementaires pour donner un cadre médico-légal pour ces dispositifs.
Un formulaire de consentement mutuel, un doc’éthique et et le serment d’Hyppocrate sont à votre disposition si vous le souhaitez.
“Je respecterai toutes les personnes, leur autonomie et leur volonté, sans aucune discrimination selon leur état ou leurs convictions.”
Un doute sur le protocole ou l’accompagnement à réaliser ?
Pour bénéficier d’un accompagnement entre professionnels par un des médecins du groupe de travail “Contraception Masculine” du CMG,
écrivez à [email protected] (sans données identifiantes du patient car adresse non sécurisée).
Une consultation pré-contraceptive en 3 temps :
Anamnèse :
Anomalies de la descente des testicules (cryptorchidie, ectopie) traitées ou non;
Cancer du testicule;
Hernie inguinale traitée par la pause d’un filet empêchant l’ascension;
Torsion testiculaire traitée par la fixation du testicule dans le scrotum empêchant l’ascension;
Altération de la sensibilité de la zone du pubis, le l’aine, du pénis ou du scrotum;
Diminution de la force des mains;
Présence d’une grande obésité : Indice de masse corporelle (IMC) ≥ 30 kg/m2;
Palpation testiculaire :
Présence d’une varicocèle de grade 3 à traiter avant de commencer;
Œdème de la verge;
Grosseur intra scrotale;
Hydrocèle importante;
Filariose cutanée, Eléphantiasis;
Infections cutanées locales de la zone de la verge, du scrotum, de l’aine et du pubis; Dermatite de contact de la zone de la verge, du scrotum, de l’aine et du pubis à traiter avant de commencer;
Evaluer la fertilité initiale :
Prescription d’un spermogramme simple qui doit être dans les standard de l’OMS de 2021 :
Concentration > 16 millions-ml
Numération totale > 39 millions-ml
Mobilité progressive (A+B) > 32%
Forme des têtes normales > 4% (Krüger) ou 23% (David modifié)
Si ce n’est pas le cas, reprogrammez un spermogramme à 3 mois en modifiant les habitudes de vie (sommeil, stress, alimentation, sport).
3 valeurs clés
1 million-ml :
Concentration toutes mobilités confondues en dessous de laquelle le risque de grossesse est fortement réduit.
Le seuil contraceptif a été défini en 2007 :
10 th Summit Meeting Consensus: Recommendations for Regulatory Approval for Hormonal Male Contraception
Journal of Andrology, Vol. 28, No. 3, May/June 2007
Copyright E American Society of Andrology
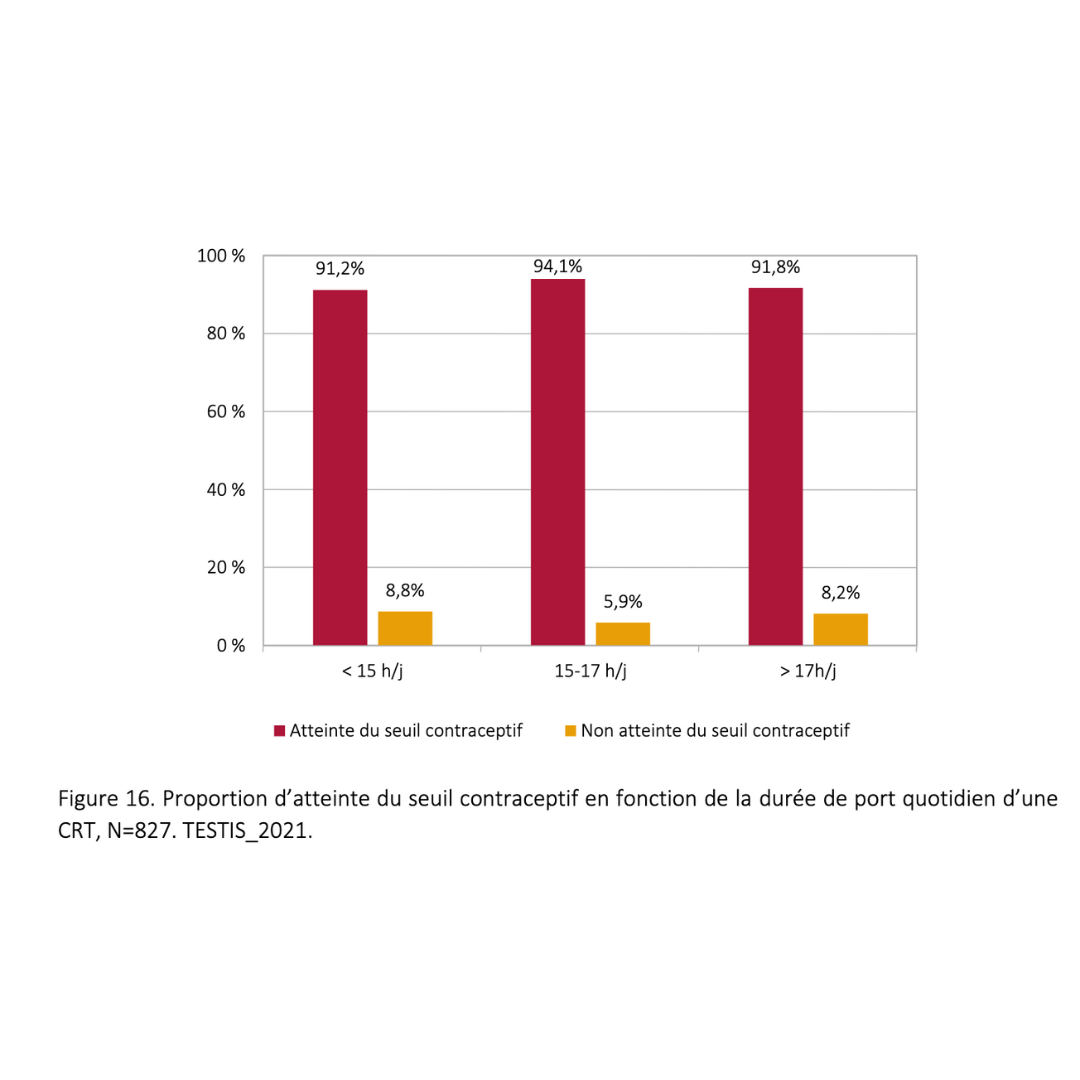
15h :
C’est la médiane entre 14h et 16h de port qutodienne des dispositifs pour garantir à une majorité de personne d’atteindre le seuil contraceptif.
En fonction de la thermosenbilité de chacun, il faudra augmenter la durée quotidienne de port si nécessaire.
Protocole applicable pendant 4 années consécutives et renouvelables après une pause de 3 à 6 mois.
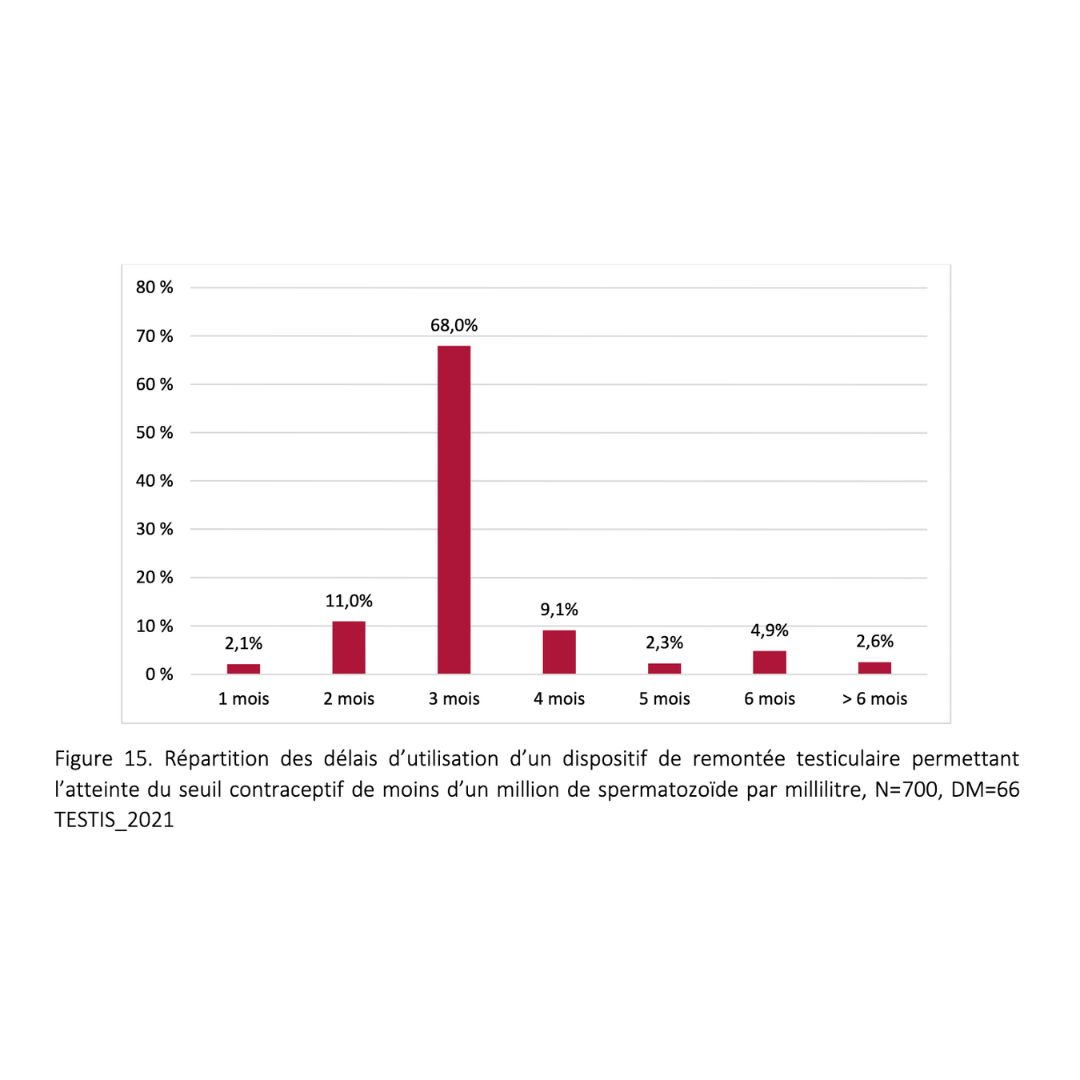
3 mois :
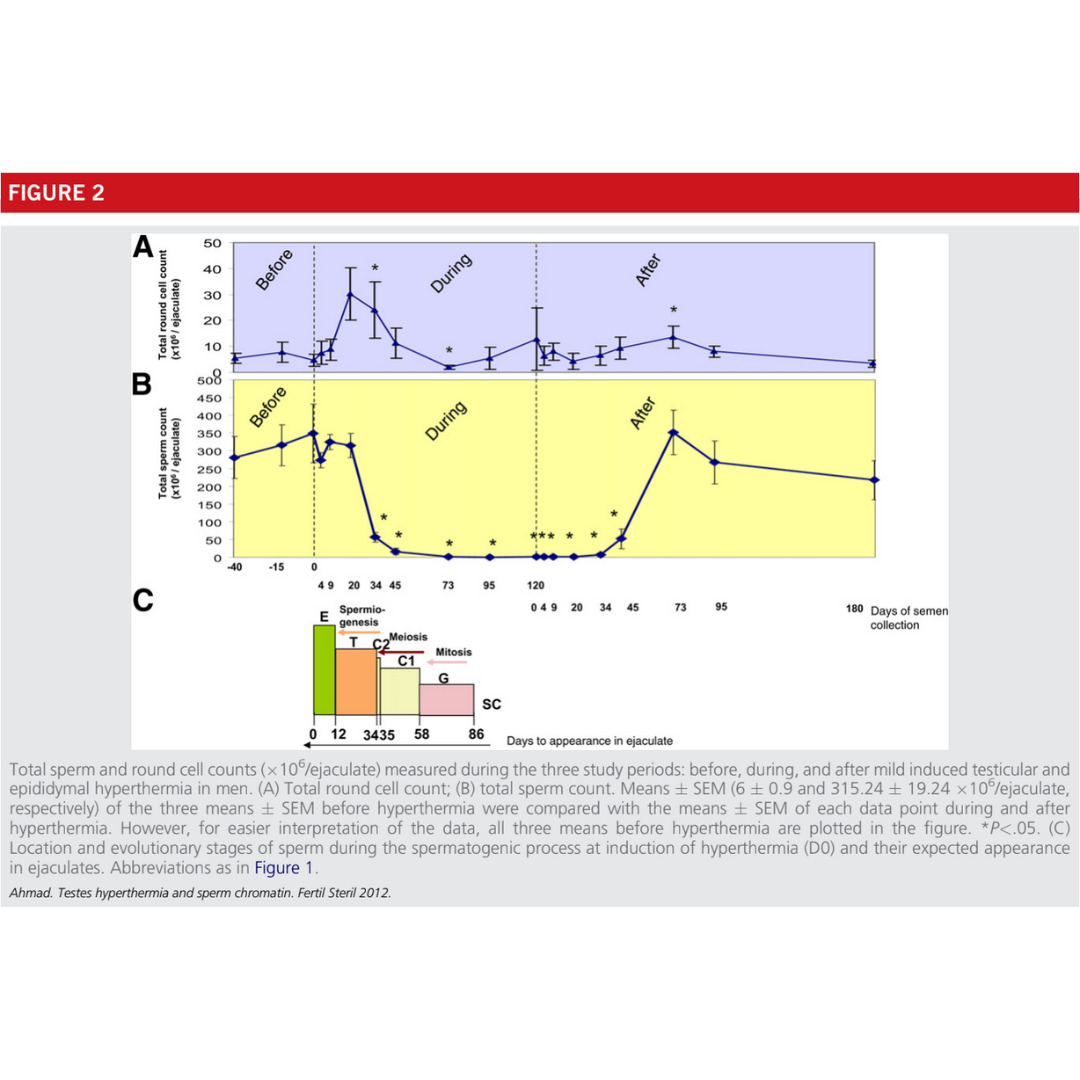
C’est la durée du cycle de la spermatogenèse. Une fois la contraception établie, les contrôles se font tous les trimestres.
Pour le démarrage, privilégiez un premier contrôle à deux mois avec augmentation des éjaculations une tous les deux jours. Puis un mois après en modifiant le temps de port et l’outil au besoin si le seuil contraceptif n’est pas atteint.
Environ 3% des personnes sont thermo-résistantes, si après 6 mois de pratique le seuil n’est pas atteint, proposez d’autres méthodes de contraception.
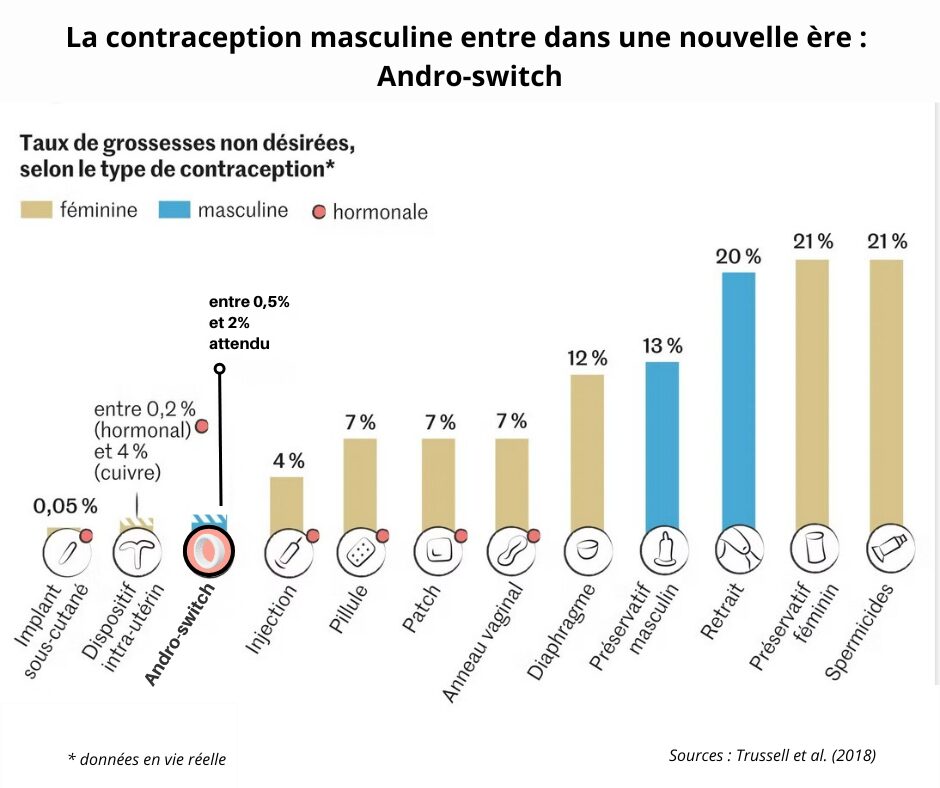
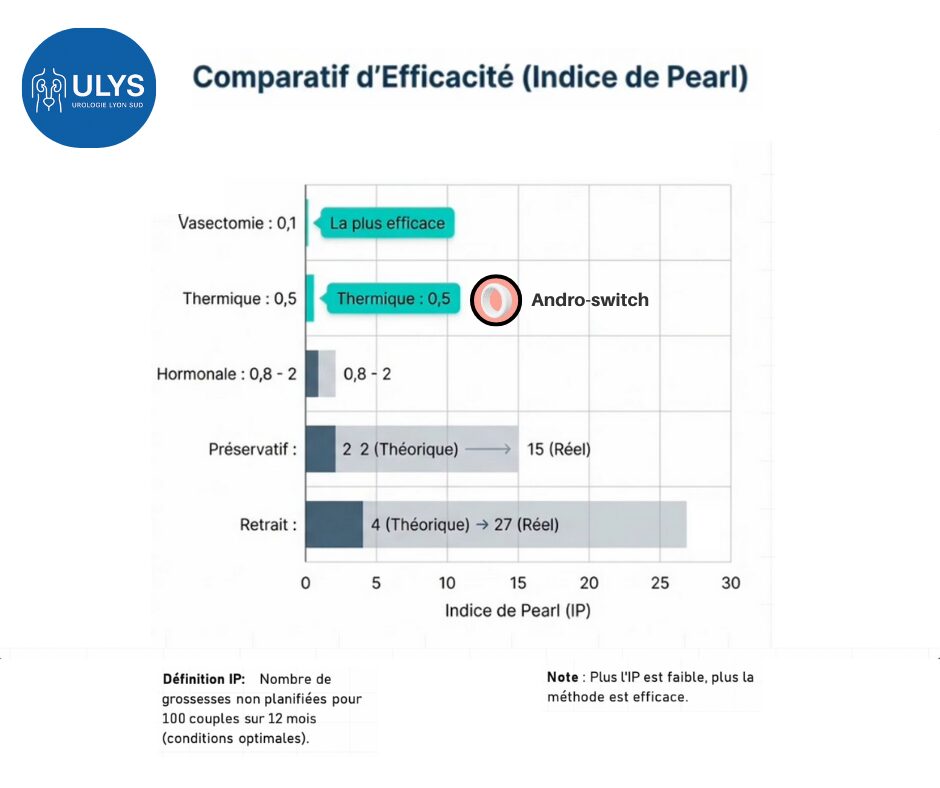
Efficacité : 99,5% - Réversibilité complète en 3 à 6 mois
Essais cliniques
15 essais de 1985 à 2019 :
Sur des cohortes de 10 à 30 volontaires dont une sur 4 années consécutives.
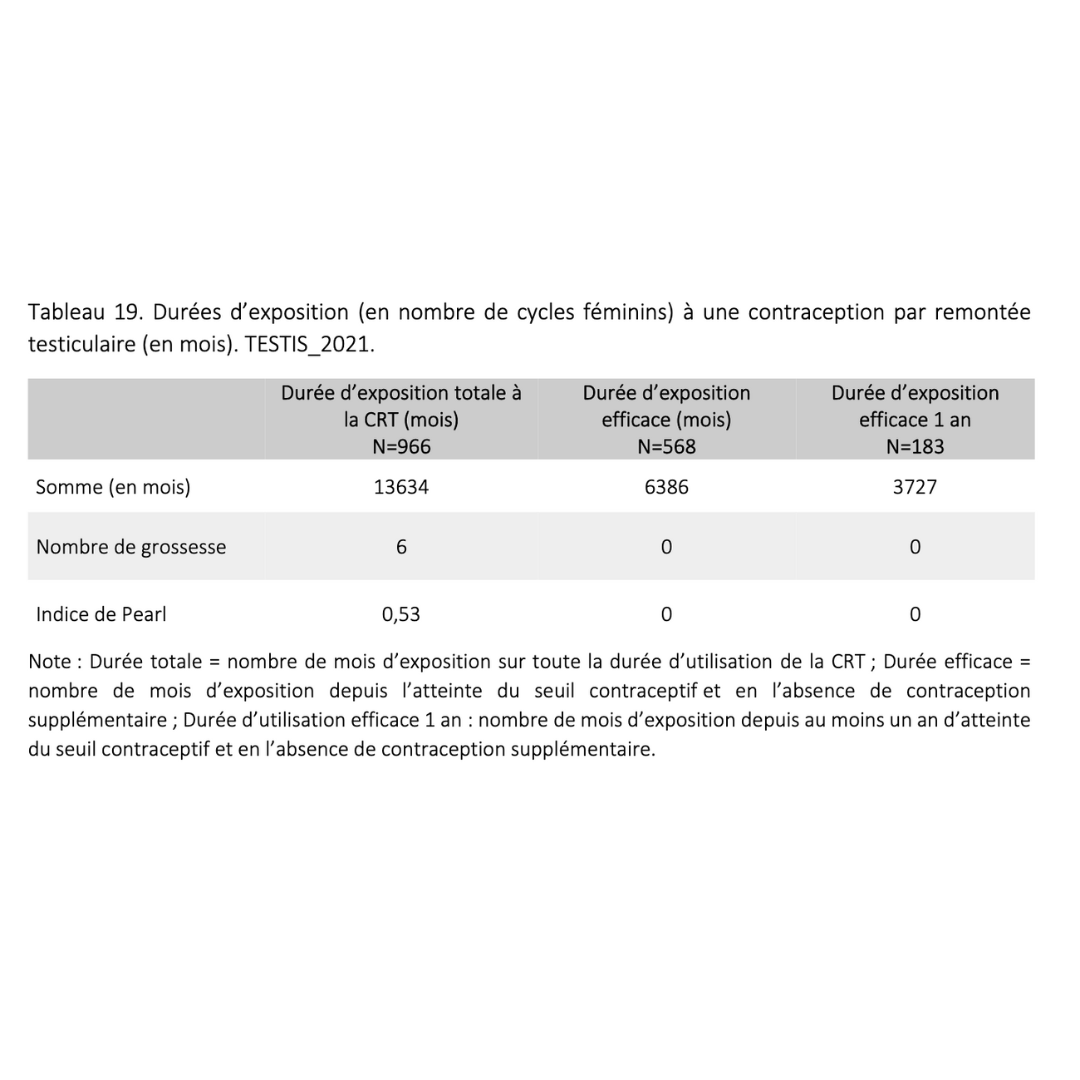
Plus de 122 volontaires entre 1985 et 2019, suivis jusqu’à 48 mois.
Sur les 122 volontaires, une seule grossesse déclarée due à une mauvaise utilisation de la méthode.
1 grossesse non-programmée sur 1331 cycles d’exposition.
Réversibilité excellente dans tous les essais.
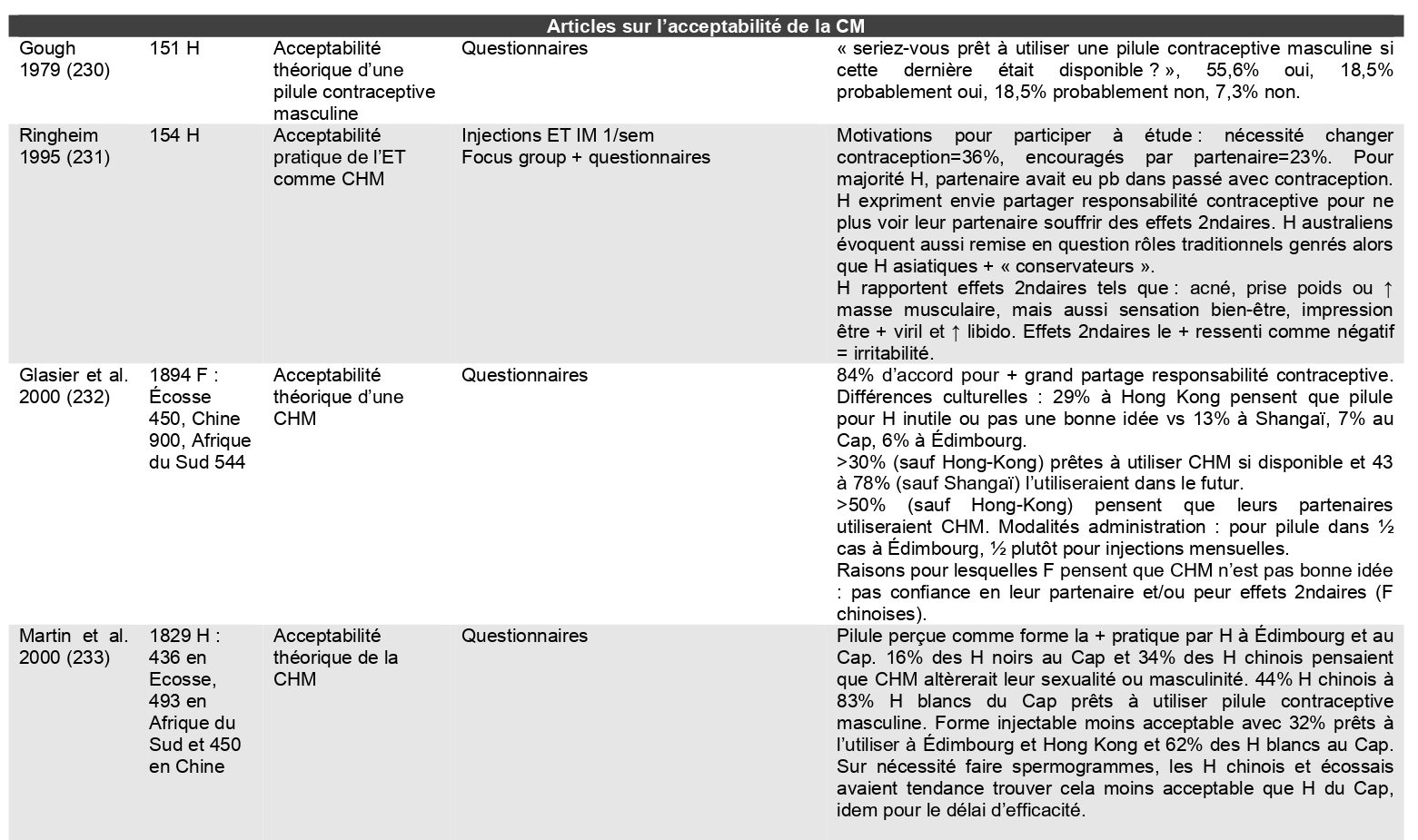
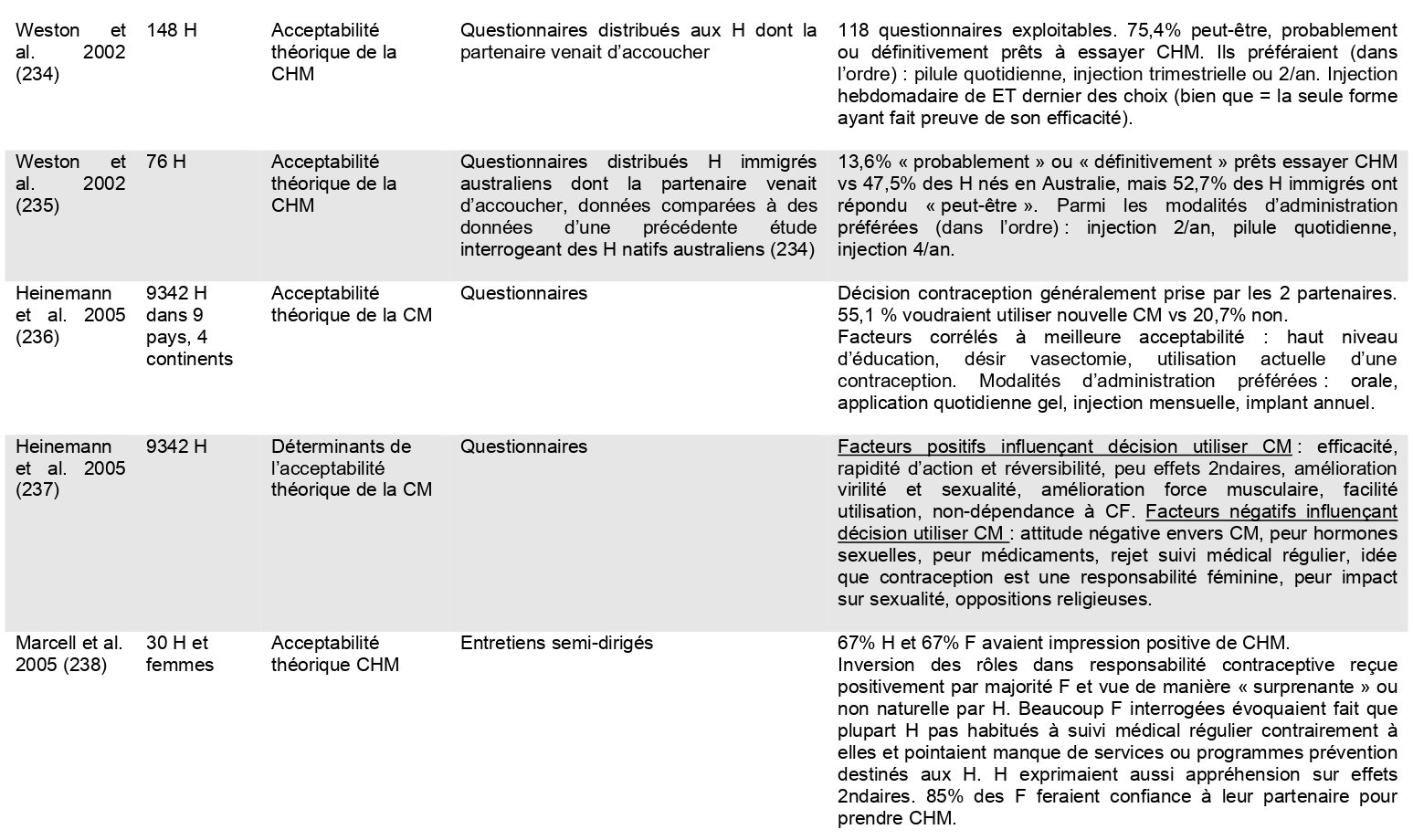
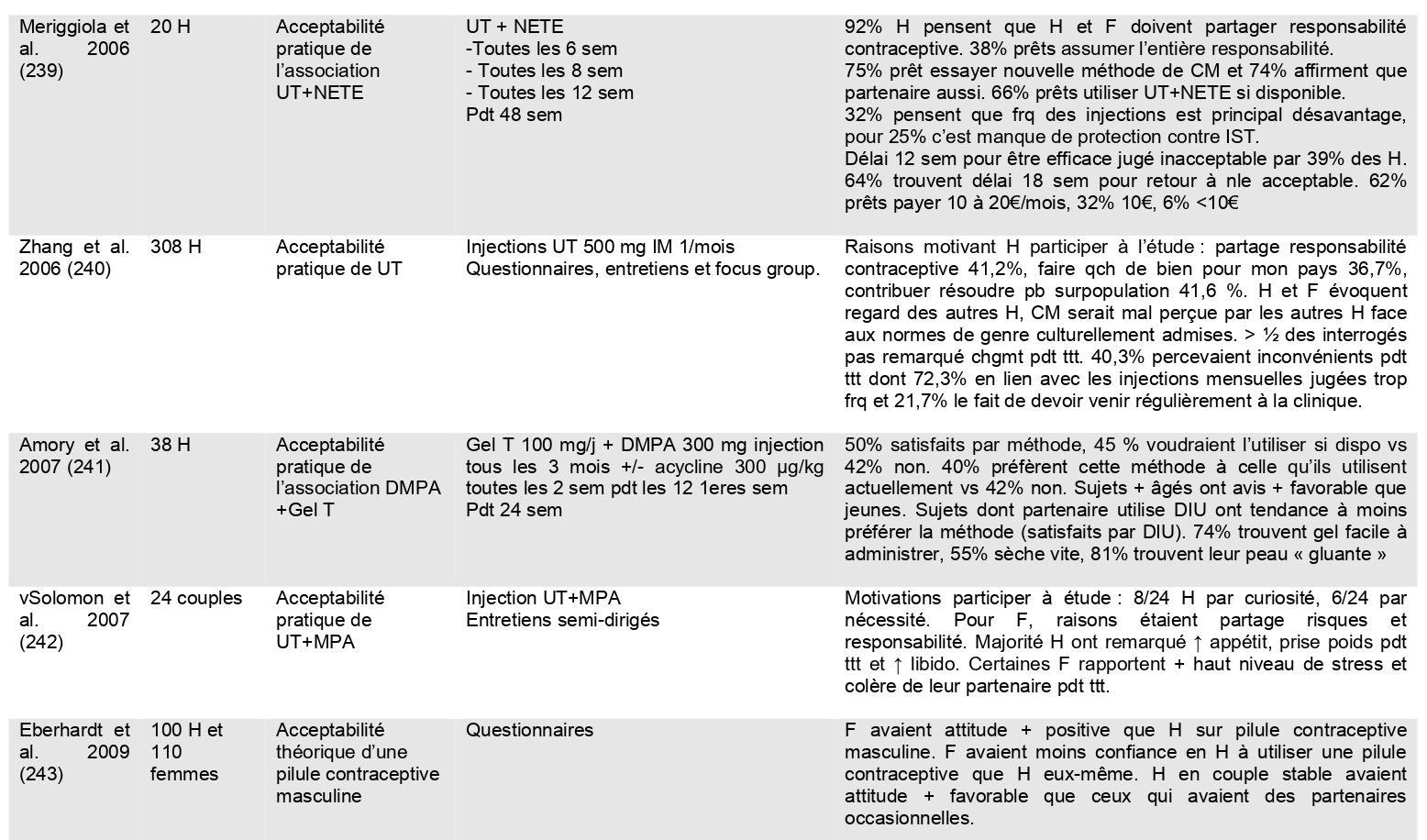
Thèses de médecine
De 1979 à 2026, les travaux montrent une acceptabilité de plus en plus importante.
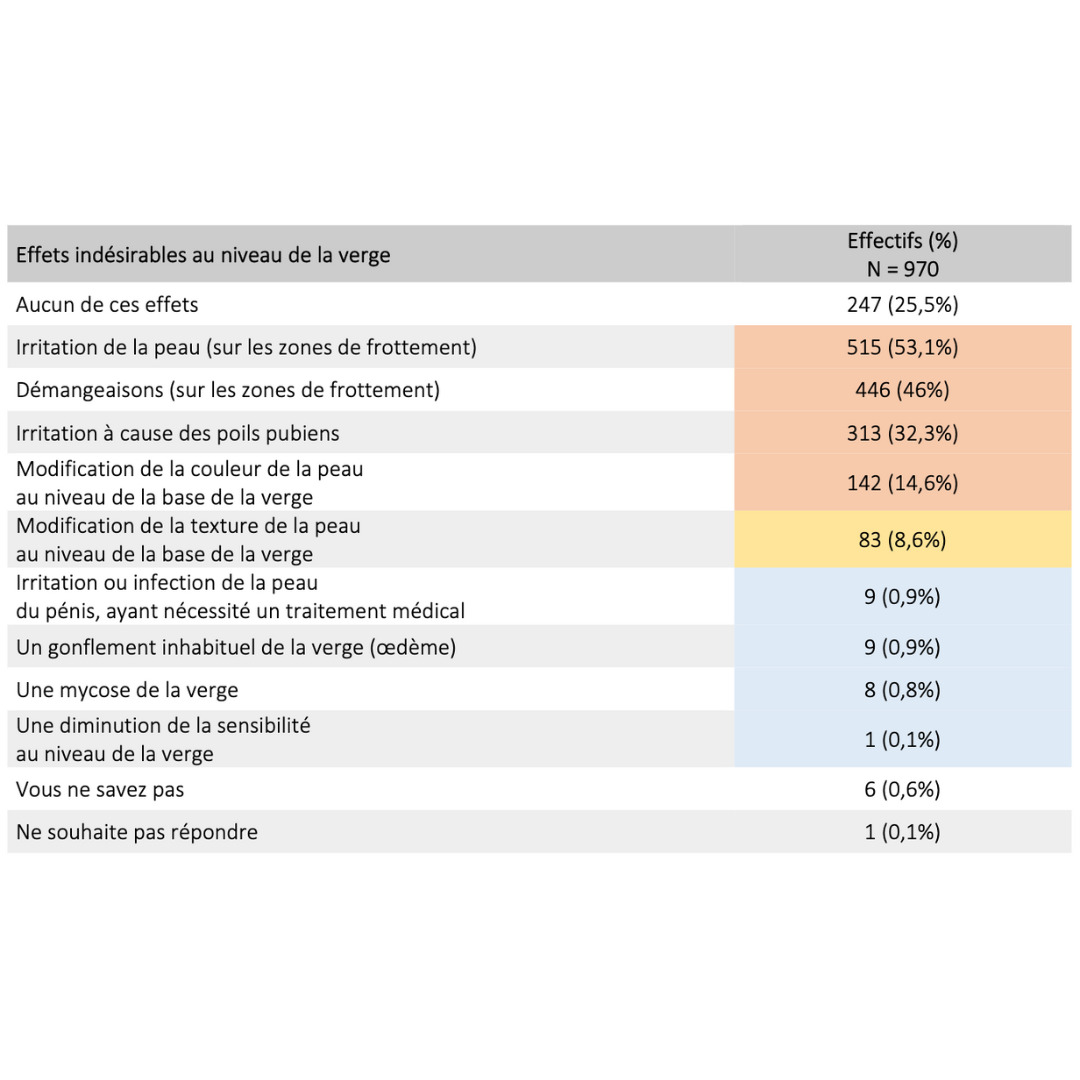
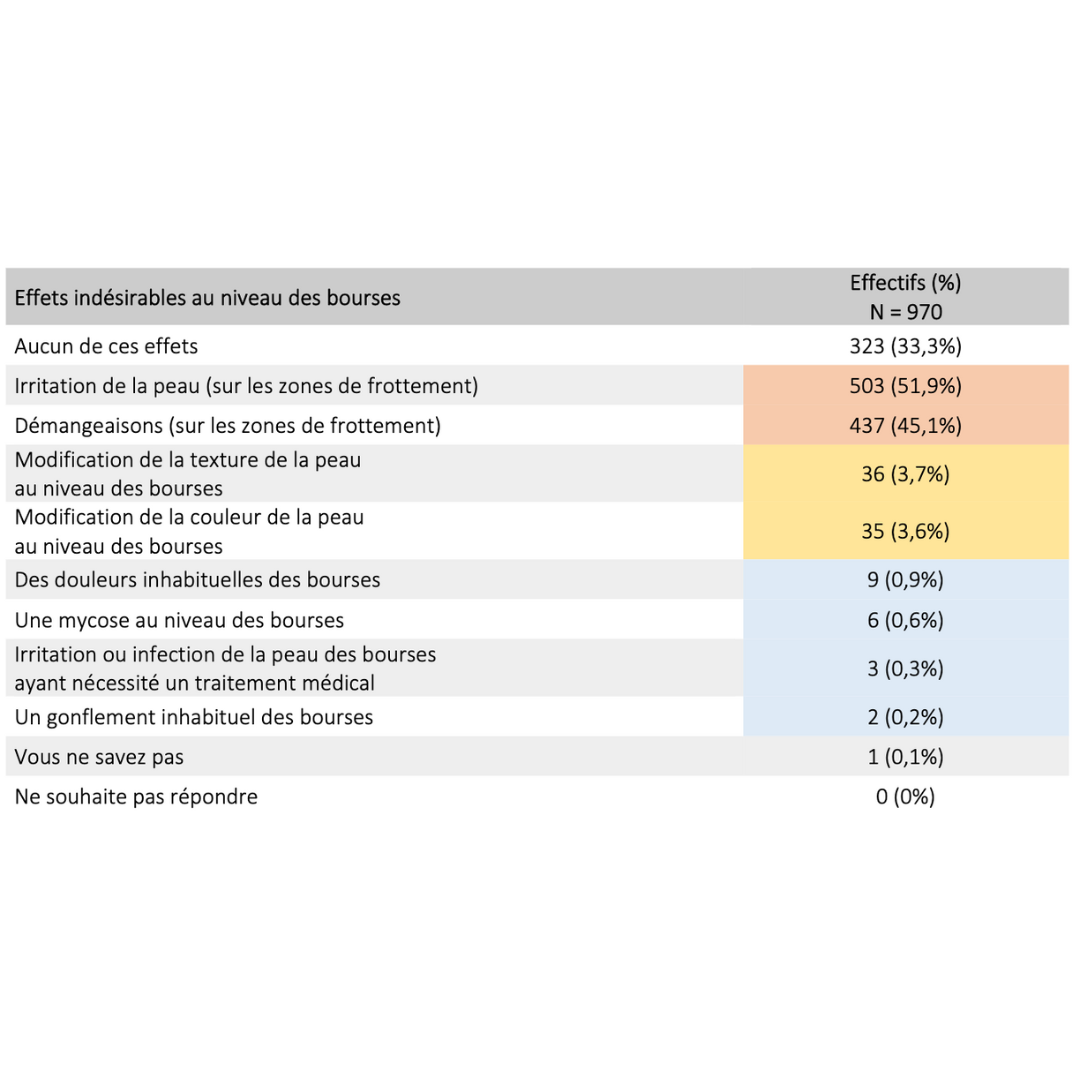
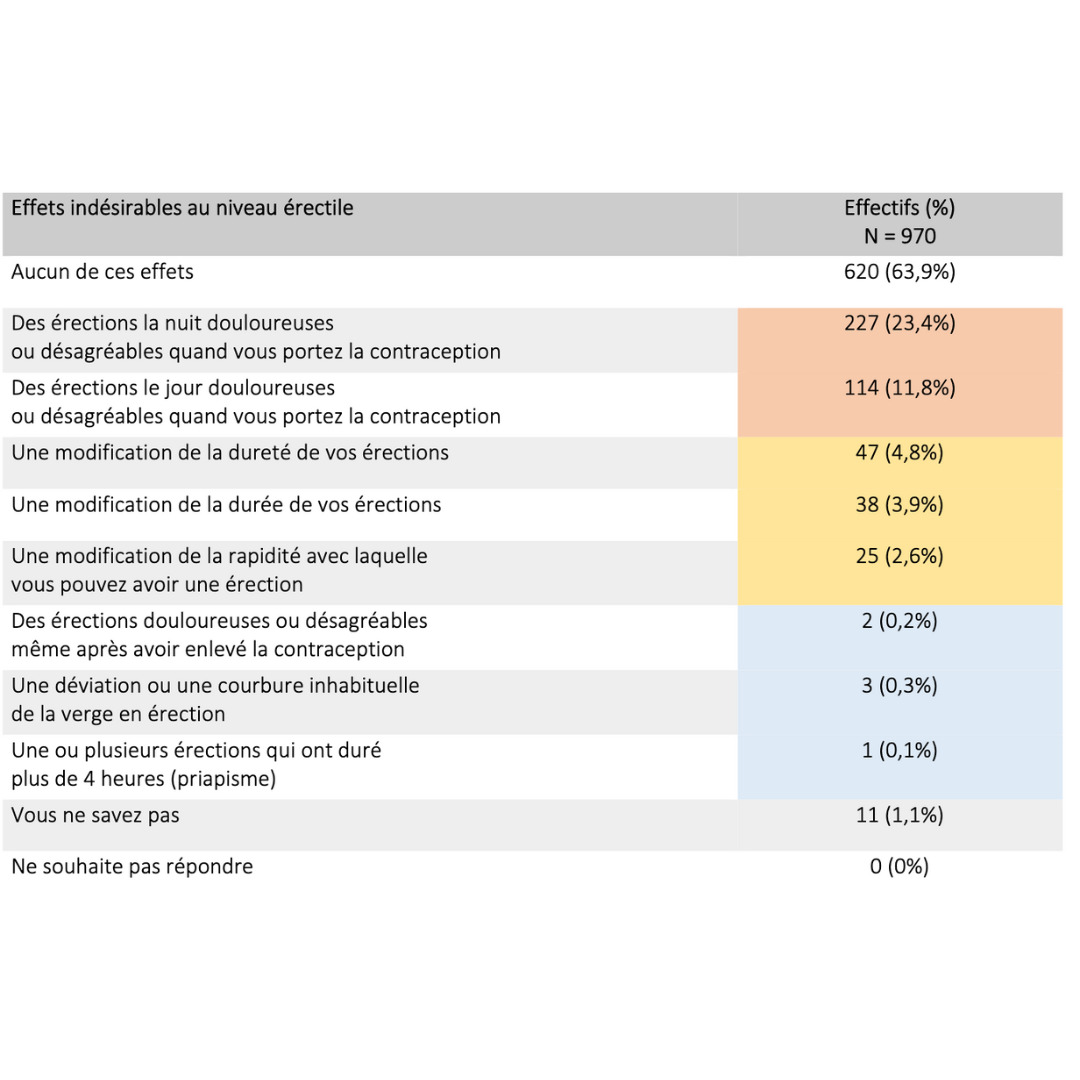
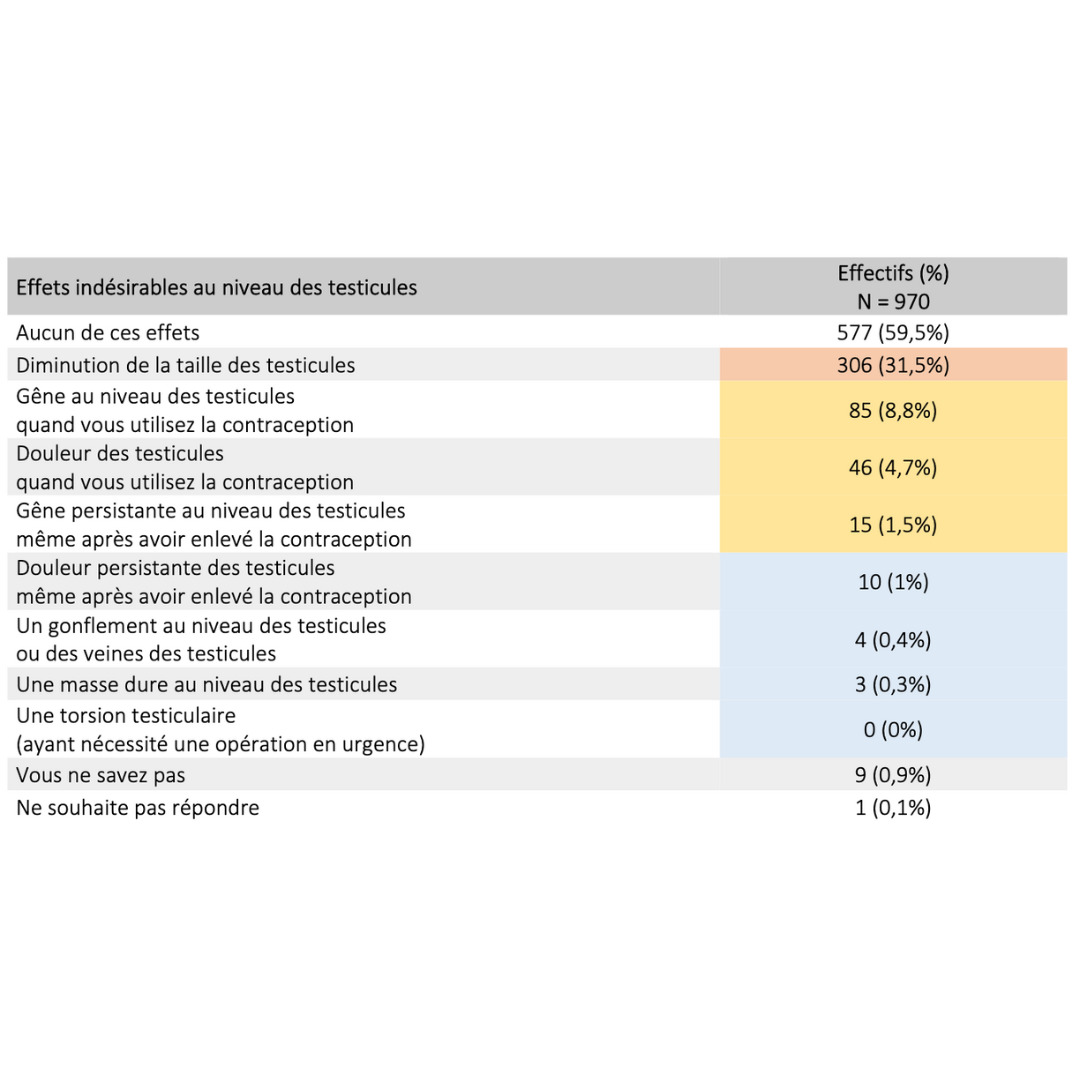
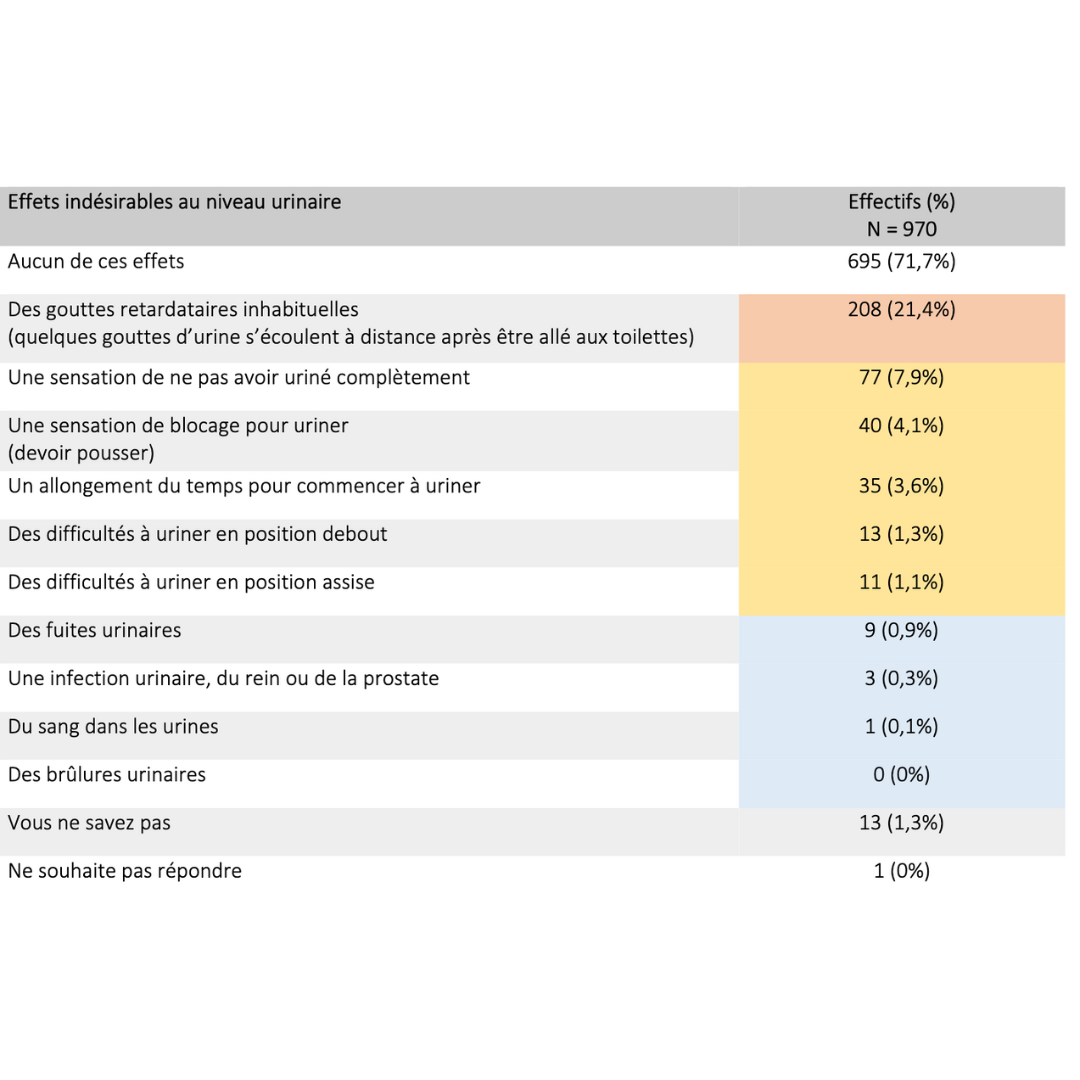
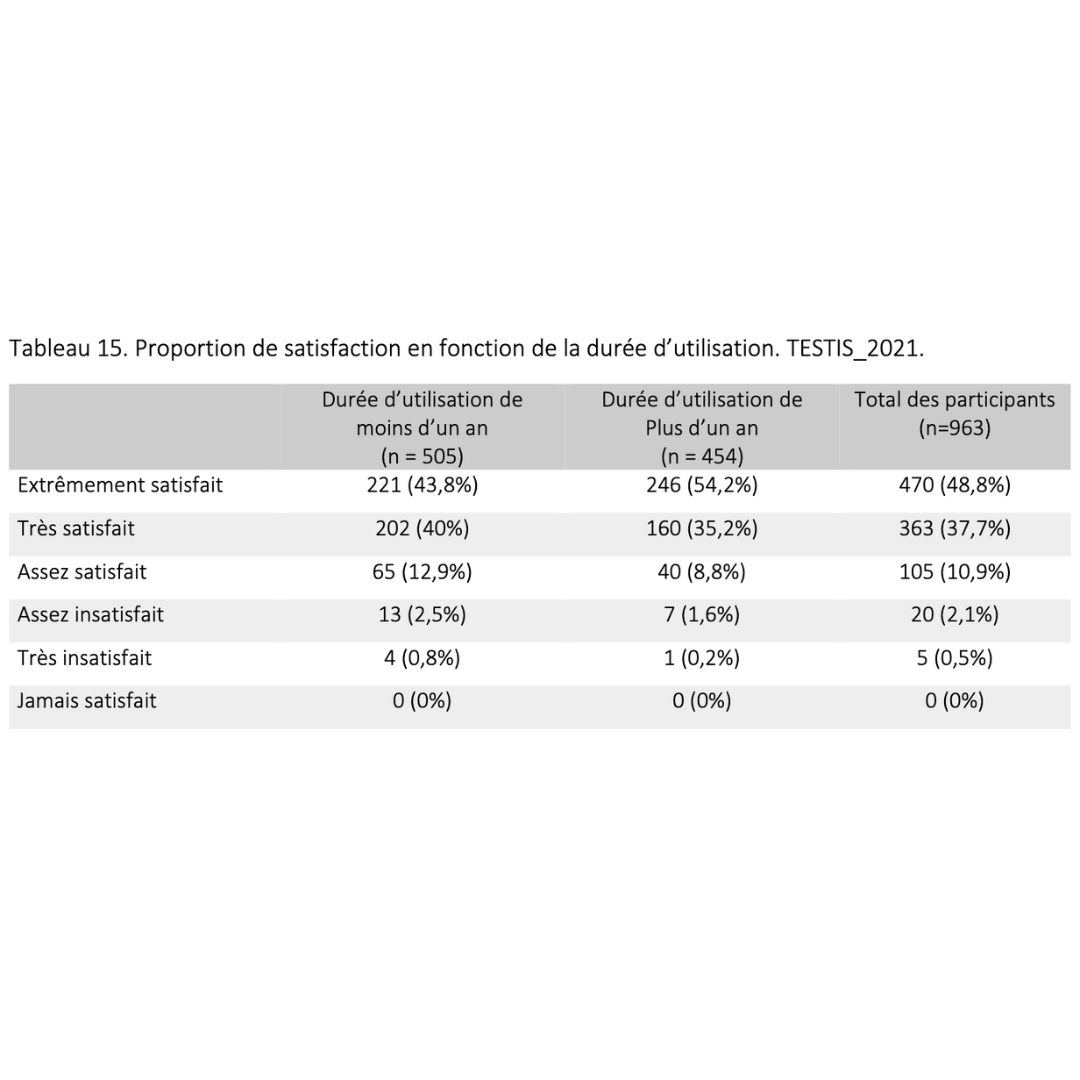
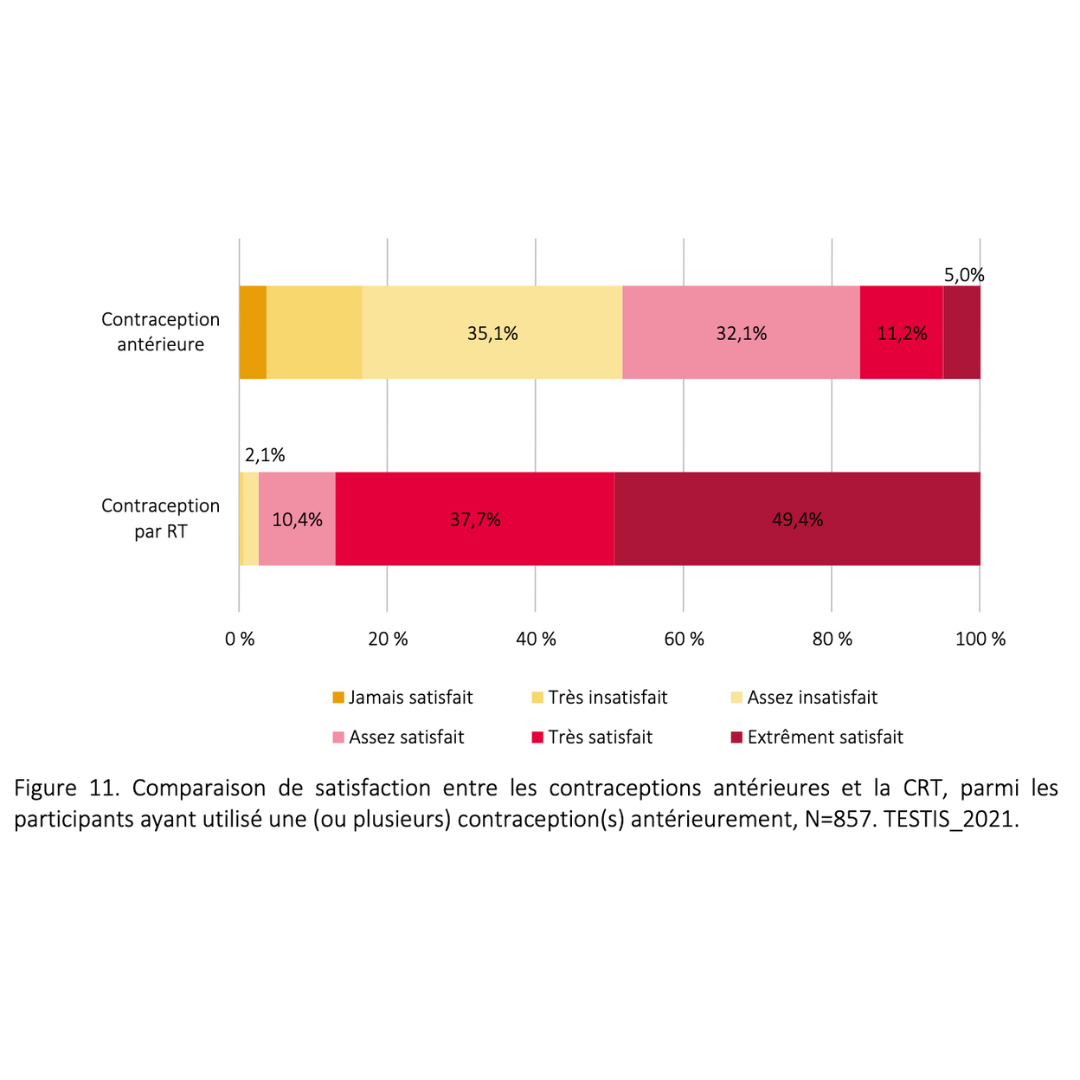
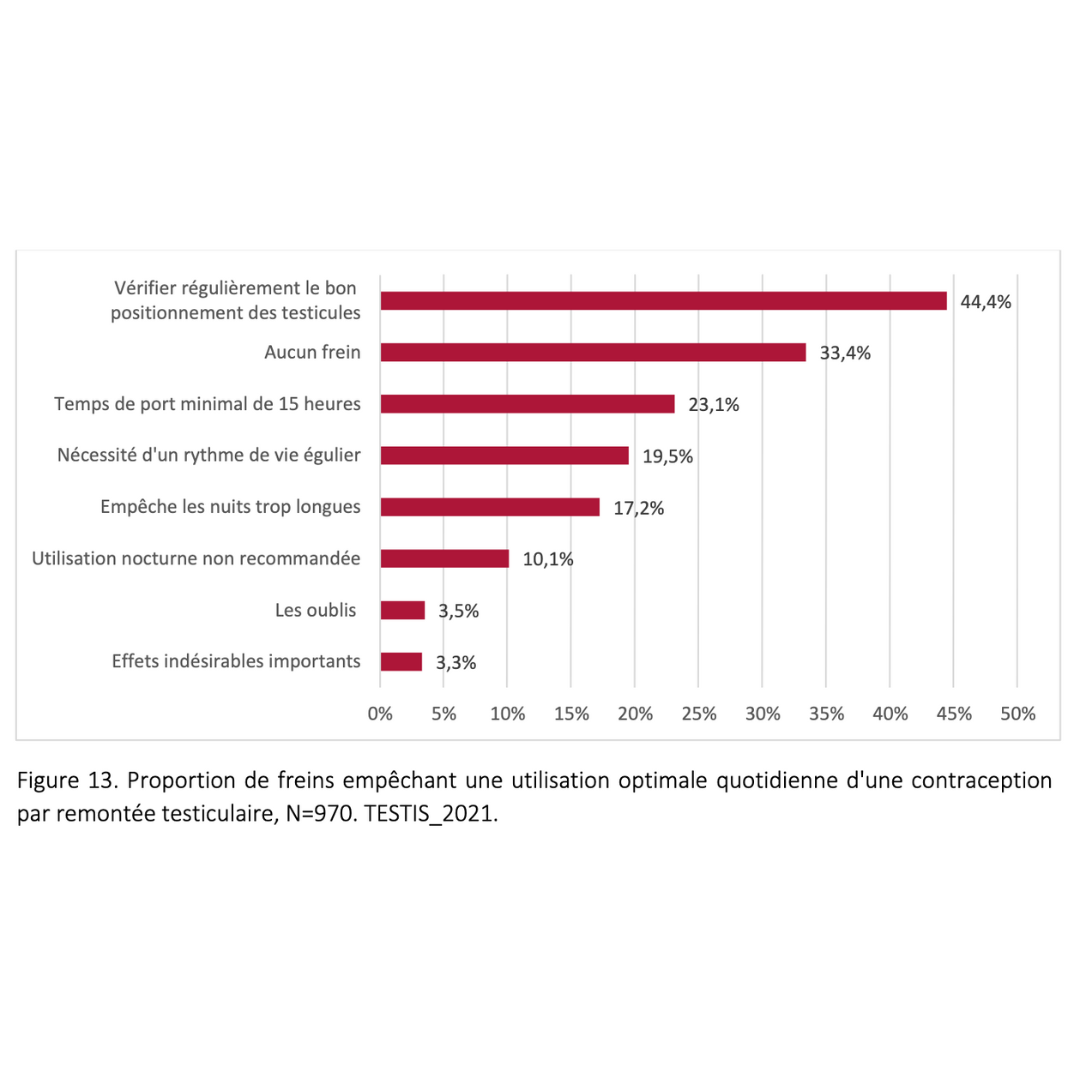
Effets secondaires & bénéfices
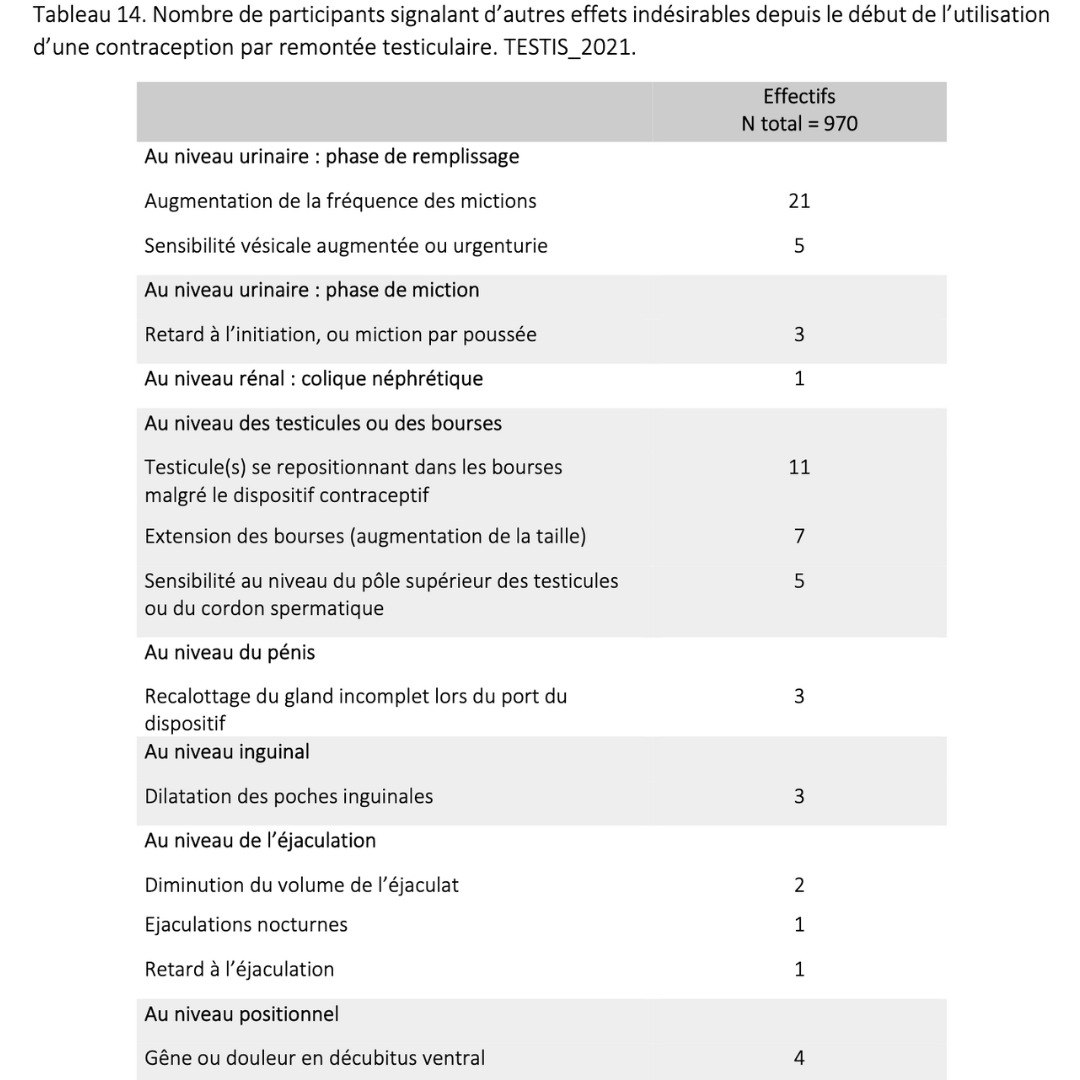
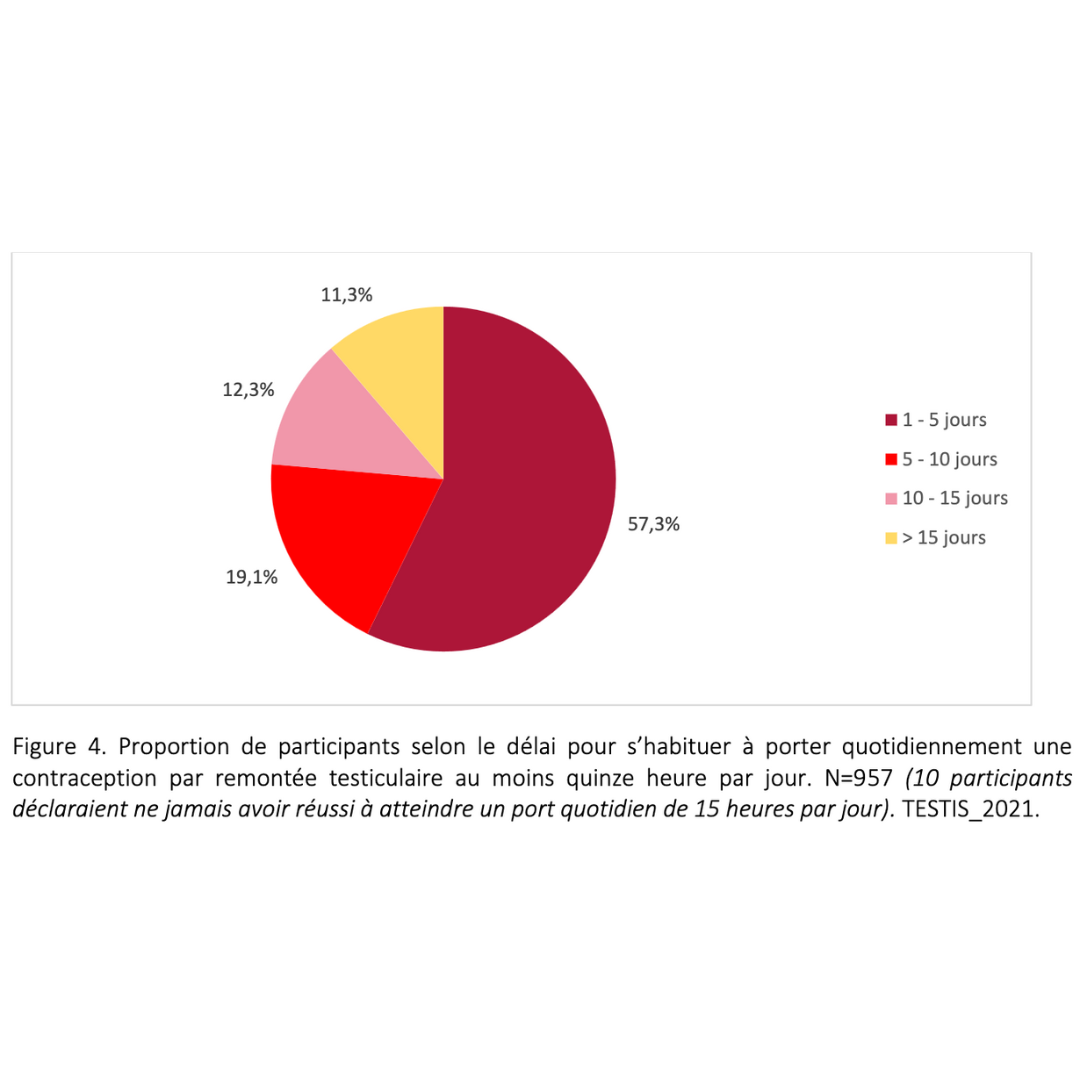
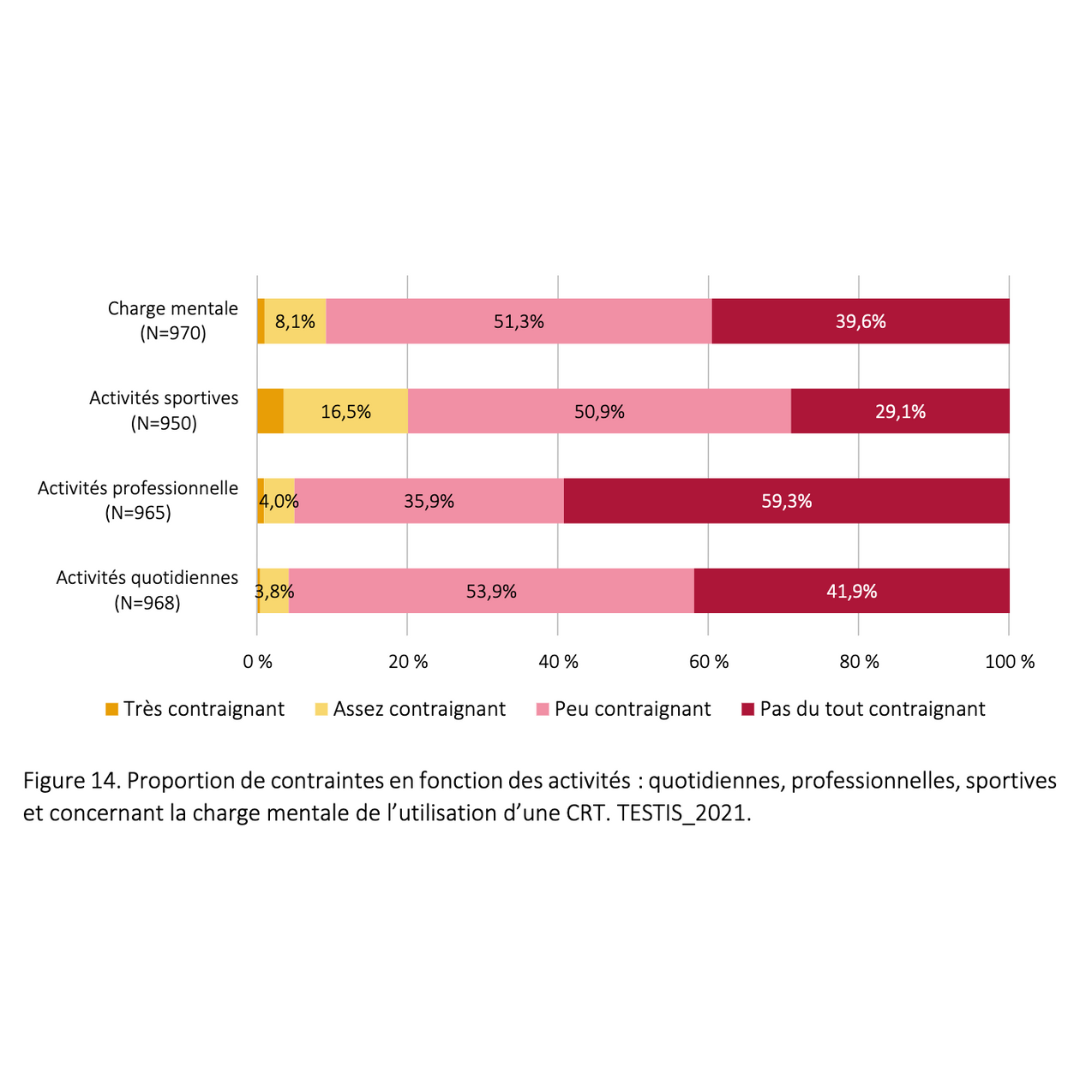
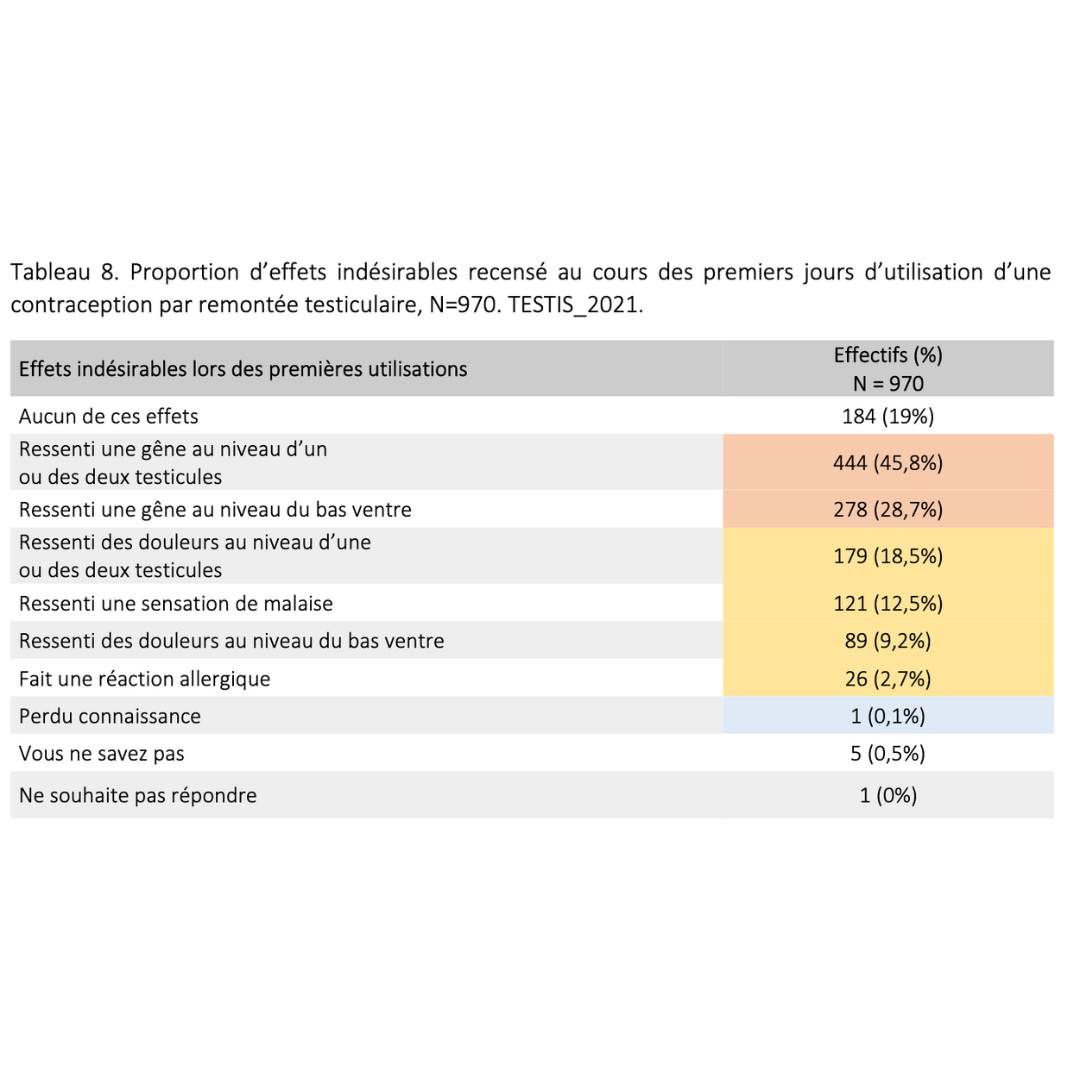
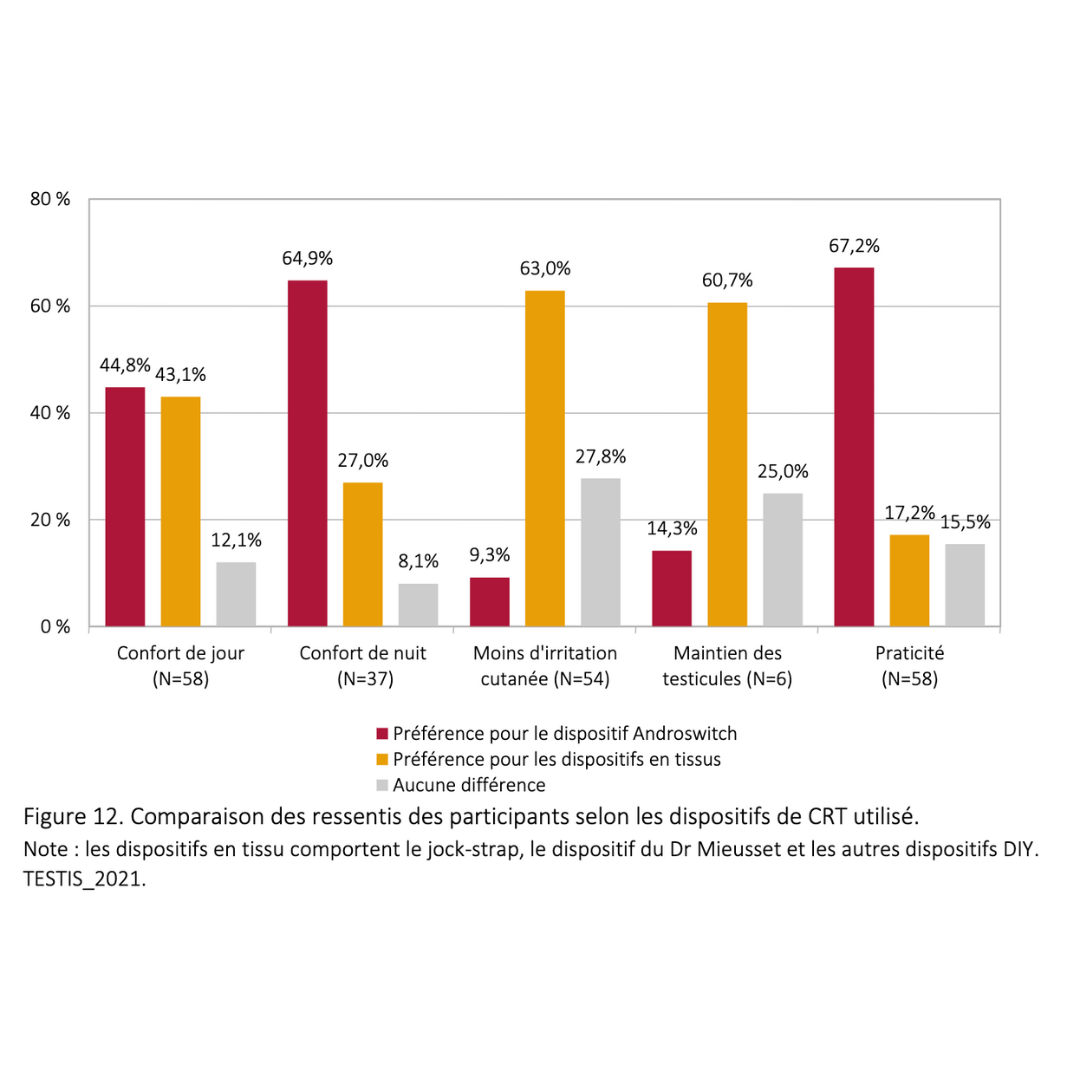
Données extraites d’une cohorte rétrospective de plus de 900 usagers ayant pratiqué pendant plus de 6 mois consécutifs
2023 Guidarelli Cross-sectional study on testicular ascent contraception methods: safety, acceptability, effectiveness
Recommandations rassurantes sur les zones grises :
Risque de malformation si grossesse
2022 – Membre du Centre de Référence sur les Agents Tératogènes (Crat) et de l’Académie Nationale de Médecine
“Risque très théorique dans la mesure où les possibilités de développement des œufs porteurs de malségrégations chromosomiques sont très limitées.
Il n’y a pas lieu de proposer une interruption de grossesse car les risques sont très limités. Il faut juste envisager un diagnostic prénatal destiné précisément à détecter les anomalies chromosomiques de nombre (dosages de marqueurs sanguins couplés à une échographie précoce à 12 SA), voire un DPNI si le résultat est positif ou douteux.”
Risque de cancer des testicules
2022 – Task force médical Entrelac.coop
Y a-t-il des preuves d’un lien entre l’exposition des testicules pubertaires à des températures supra-scrotales équivalentes à la chaleur corporelle et le risque de cancer testiculaire ? Une revue narrative.
“Les études sur la pathogenèse du cancer des testicules n’identifient pas l’exposition à la chaleur comme facteur de risque. Les études prospectives observant l’effet de la chaleur testiculaire ne montrent pas d’augmentation du cancer des testicules.”
Protocoles si vous oubliez de porter votre anneau
Il est recommandé de ne pas oublier de porter son dispositif. L’exposition à la chaleur du corps doit être quotidienne. Mais l’erreur étant humaine voici quelques recommandations non officielles mais issues de la pratique de plusieurs milliers d’usagers sur 5 ans.
– 1 jour entier de non port par mois : Acceptable et prévenez votre partenaire.
– 2 jours entiers consécutifs ou non par mois : Prévenez votre partenaire, programmez un spermogramme dans 30 jours et mettez en place une seconde méthode de contraception jusqu’à la réception du résultat. Si vous êtes en dessous de 1 million-ml vous pouvez à nouveau n’utiliser que l’anneau comme méthode de contraception, si vous êtes au-dessus de un million-ml, continuez à doubler votre contraception et programmez un spermogramme dans un mois.
– 3 jours ou plus, consécutifs ou non, par mois, considérez que vous recommencez le protocole à zéro. Programmez un spermogramme dans deux à trois mois et utilisez un seconde méthode de contraception jusqu’à ce que votre concentration redescende en dessous du seuil contraceptif.
Se former à la contraception testiculaire

L’offre de formation sur la contraception masculine s’est étoffée ces dernières années :
Elle fait désormais partie des orientations nationales prioritaires de DPC 2023-2025 (fiche n°18) de l’ANDPC
Ressourcerie
Publications scientifiques sur la contraception masculine
Essais cliniques de la méthode thermique
Effect of induced intrascrotal hyperthermia on testicular functiun in man
Self-induced scrotal hyperthermia in man followed by decrease in sperm output
Inhibiting effect of artificial cryptorchidism on spermatogenesis.
Hyperthermia and human spermatogenesis: enhancement of the inhibitory effect obtained by “artificial cryptorchidism”
Effects of artificial cryptorchidism on sperm morphology
« Role of temperature in regulation of spermatogenesis and the use of heating as a method for contraception »
Heat Induced Inhibition of Spermatogenesis in Man.
Testicular suspension as a method of male contraception: technique and results
Contraceptive efficacy of polyester-induced azoospermia in normal men.
The potential of mild testicular heating as a safe, effective and reversible contraceptive method for men.
Polyester Sling in Indonesian Men 225 Cover Induces Oligozoospermia in Normal Indonesian Men
Proteomic analysis of testis biopsies in men treated with transient scrotal hyperthermia reveals the potential targets for contraceptive development”
Mild testicular and epididymal hyperthermia alters sperm chromatin integrity in men.
Experimental mild increase in testicular temperature has drastic, but reversible, effect on sperm aneuploidy in men: A pilot study.
Cohorte ouverte avec les usagers de l'Andro-switch
Depuis le CHU de St Pierre – Belgique
Plus de 200 volontaires suivis
Résultats attendus 2025
Acceptabilité de la contraception masculine thermique auprès de 900 usagers
Résumé des travaux de recherches 2017 - 2023
Etude clinique sur la contraception testiculaire thermique
Depuis le HUG de Genève – Suisse
Plus de 40 volontaires suivis
Résultats attendus 2025
Essai clinique de sécurité pour la certification de l'Andro-switch
A venir, se rapprocher de la coopérative